AUTOR: María Galve Villa
DIRECTOR: Julián López Chinchilla
Villanueva de la Cañada, 2013
|
|
UNIVERSIDAD ALFONSO X EL SABIOGRADO EN FISIOTERAPIAINFORME DEL DIRECTORSOBRE IDONEIDAD DEL TRABAJO FIN DE GRADO |
Villanueva de la Cañada, 7 de JULIO de 2013
El Director, Prof. Julián López Chinchilla, del Trabajo Fin de Grado titulado «Desarrollo de un programa de tratamiento para pacientes con fibromialgia» del alumno/a D. Maria Galve Villa, declara que dicho trabajo ha sido realizado bajo mi Dirección y, es apto para la defensa ante el Tribunal que valorará la obtención del título de Graduado/a en Fisioterapia.
Fdo. El Director del Trabajo Fin de Grado
Julián López Chinchilla
DESARROLLO DE UN PROGRAMA DE TRATAMIENTO PARA
PACIENTES CON FIBROMIALGIA
RESUMEN
Fibromialgia es un conjunto de signos y síntomas caracterizados, principalmente por dolor crónico en amplias zonas corporales acompañado de otros síntomas físicos y psicológicos.
Afecta al 2% de la población general, siendo especialmente prevalente en mujeres de entre 30 y 50 años.
En los últimos años, el criterio diagnóstico esta cambiando adaptándose a la valoración de la variedad de síntomas que estos pacientes presentan. Por ello, el tratamiento de la fibromialgia también tiene que cubrir todos los aspectos físicos y psicológicos necesarios.
El objetivo de este proyecto, es de identificar cuales son los tratamientos actuales disponibles para pacientes con fibromialgia en grupo en la República de Irlanda; identificar el la bibliografía disponible en qué consiste el mejor tratamiento para estos pacientes, junto con las medidas de valoración que mejor se adaptan.
Con esta información, se ha desarrollado un programa de tratamiento fisioterápico que incluye una tabla de ejecicios supervisados por un fisioterapeuta, ejercicios de fisioterapia aquática y sesiones de educación sobre la fisiología del dolor y la fibromialgia.
Este programa de tratamiento se llevará acabo en el departamento de Fisioterapia de la Unidad de Rehabilitación Rheumatológica (siglas RRU en inglés), en Our Lady’s Hospice and Care Services en Dublín, República de Irlanda.
1. INTRODUCCIÓN
El síndrome de Fibromialgia es una enfermedad reumatológica que afecta aproximadamente al 2% de la población de EEUU (Carville et al, 2007) y entre el 1.5% y el 3.2% de personas en España (Carmona et al, 2001), la mayoría son mujeres adultas. Sin embargo el dolor crónico puede afectar hasta el 12% de la población general (Ryan y Campbell, 2010). La fibromialgia se considera el paso siguiente al dolor crónico (Ryan y Campbell, 2010) ya que en el dolor crónico no hay otros síntomas como sueño no restaurativo, cansancio extremo, etc. Además, la fibromialgia está incluida en la lista internacional de enfermedades de la Organización Mundial de la Salud, al contrario que el dolor crónico difuso (Wolfe et al, 2013)
Se caracteriza principalmente por dolor crónico en amplias zonas corporales con hiperalgesia y alodinia. Este dolor, suele ser intenso, progresivo y no sigue una dinámica clara en su manifestación. Suele afectar a actividades diarias comunes. Además, estos pacientes también sufren otros síntomas (Tabla I) como depresión, ansiedad, alteraciones del sueño y fatiga extrema, entre otros. A veces, los pacientes también sufren parestesias (Martinez-Lavin, 2004) además trastornos gastrointestinales debido a los efectos secundarios de la medicación o causados por el estrés (Wallace et al, 2004).
Lafibromialgia es una enfermedad en auge (Carmona et al, 2001), posiblemente debido a que es un término relativamente “moderno” de los últimos 30 años. Previamente cuadros con características similares a la Fibromialgia se han llamado “Neurastemia”, “Reumatismo muscular” y “Fibrositis”, siendo el primer caso descrito en la literatura de mitad del siglo XVII (Mease, 2005).
Tabla I. Síntomas físicos y psicológicos en la fibromialgia
(Ryan y Campbell, 2010)
| Físicos |
Psicológicos |
|
Vejiga irritable |
|
|
Intestino irritable |
Ansiedad |
|
Migrañas |
Depresión |
|
Contracturas musculares |
Irritabilidad |
|
Mareos |
Lapsus de memoria |
|
Sensación de inflamación |
Errores en las palabras |
|
Parestesias |
Concentración reducida |
|
Cambios en la temperatura corporal |
|
|
Cansancio extremo |
|
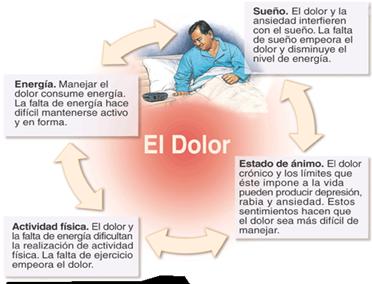
El paciente típico con fibromialgia (Ryan y Campbell, 2010) es una mujer de entre 30 y 50 años que describe dolor difuso durante largos periodos de tiempo, además de un historial de trauma físico o psicológico y sueño no reparador. Los síntomas son continuos pero empeoran con situaciones estresantes. Todas las pruebas médicas son negativas lo que aumenta el estado de ansiedad y conlleva a un empeoramiento de los síntomas. Estas pacientes pueden llegar a desarrollar una depresión reactiva al dolor y por el fracaso de tratamientos (Fig. 1)

Figura 1. El ciclo del dolor. https://universityhospital.kramesonline.com/Spanish/HealthSheets/3,S,85786 [accedido 27/4/13]
Sin embargo, según un estudio demográfico llevado a cabo en la población general de Alemania, es posible que las diferencias de género sean debidas a la falta de diagnóstico en los hombres, ya que las mujeres tienden a ir mas al médico (Wolfe et al, 2013).
Además, está aumentando en la literatura (Ortega Pérez, 2004) el número de casos de Fibromialgia Post-Traumática, es decir, donde los síntomas aparecen tras un traumatismo más o menos intenso. Debido a esto, no está claro si las alteraciones psicológicas que acompañan al síndrome de fibromialgia son causadas por las posibles alteraciones del sistema nervioso central, o son unas reacciones a esta alteración (Carville et al, 2007; Mease, 2005). Según Fietta y Manganelly (2007), casi todos los tipos de enfermedades mentales son más comunes en pacientes con fibromialgia.
1.1 Posibles causas de fibromialgia.
Aunque su etiología es idiopática, hay varias hipótesis (tabla II) que intentan explicar sus causas, aunque no está claro si son causa o efecto de la fibromialgia. Estas hipótesis incluyen diferentes niveles de irregularidades del sistema nervioso periférico y central; de manera que se altera el modo de analizar los estímulos dolorosos (Mease, 2005; Ryan y Campbell, 2010; Martinez-Lavin, 2004).
Estos pacientes tienen un aumento de sustancia P y EAA (amino acid neurotransmiter). Además, tienen sumación temporal o wind up comparada con individuos sanos para calor/frio y ejercicio, junto con la amplificación de mecanismos centrales del dolor. Es decir, les cuesta más recuperarse.
Otras teorías (Mease, 2005; Ryan y Campbell, 2010), incluyen deterioro de mecanismos inhibitorios del dolor, pérdida acelerada de materia gris (posible causa de la “niebla fibromiálgica”) y las células de la microglía permanentemente activadas.
Irrespectivamente de las hipótesis, parece claro que existe una alteración del sistema nervioso central, un deterioro de los mecanismos de facilitación e inhibición y, es posible, que exista una predisposición genética de la región cromosómica 17p11.2-q11.2 o vulnerabilidad desde el nacimiento (Arnold et al, 2013).
Tabla II. Teorías de las causas de fibromialgia (Mease, 2005)
Alteraciones neuroendocrinas
Alteraciones neurohormonales
Deterioro de los mecanismos del dolor
Alteración del sistema simpático
Alteración del sistema nervioso autonómico
Predisposición genética
Fisiología del sueno
Ausencia de la fase 4 del sueno
Patología del musculo
Cambio de regulación en la microcirculación muscular
Reducción de fosfatos ricos en energía
Alergia, infección, toxicidad y deficiencias nutricionales
Psicosomático
Trauma, latigazo cervical
Regulación de neurotransmisores
1.2 Criterios diagnósticos
En 1990, el American College of Rheumatology (ACR) publico el criterio diagnóstico del síndrome de Fibromialgia:
- dolor en amplias zonas durante más de 3 meses
- hiperalgesia en la palpación de, por lo menos, 11 de los 18 tender points o puntos gatillos o dolorosos, con una presión manual de 4kg/unidad de área. (Fig. 2)

Figura 2. Puntos gatillo del síndrome de Fibromialgia www.rheumatology.org [Accedido 4 de Abril 2013]
Sin embargo, estos criterios se centran en el dolor y no diferencian a un paciente de fibromialgia de otro con dolor crónico, ya que no incluye medidas para la fatiga extrema, alteraciones del sueño y factores psicológicos (Crofford et al, 2002).
Wolfe et al (2010), realizo un estudio con 829 pacientes con fibromialgia, pero el 25% de ellos no cumplían los requisitos de la ACR para su diagnóstico. Por ello, desarrollo un nuevo criterio diagnostico que pudo clasificar correctamente al 88.1% de los pacientes de su estudio con fibromialgia.
Estas nuevas características para el diagnóstico diferencial de la fibromialgia son todavía preliminares y necesitan más investigación. Para ello se necesita:
- un examen físico completo junto con las pruebas diagnósticas que se consideren necesarias.
- Índice de dolor generalizado (Widespread Pain Index-WPI).
- Índice de gravedad de síntomas (Symptom Severity Score-SS) para el análisis de los síntomas del paciente como trastornos del sueño, fatiga, etc.
Utilizando estas nuevas pautas, el nuevo criterio diagnóstico de la fibromialgia consiste en (Apéndice 1):
- WPI de 7 puntos o más Y SS de 5 puntos a más.
O
- WPI entre 3-6 Y SS de 9 puntos o más.
Recientemente, Wessely y Hotopf sugirieron que el WPI y el SS se combinaran creando lo que hoy se llama la Escala de Estrés Polisintomatico (Polisyntomatic distress scale) o PSD con las siglas en ingles.
De este modo, los pacientes de fibromialgia de pueden describir como:
- Tipo A. WPI>=7/19 y SS>=5/12. Más dolor que elementos psicológicos.
- Tipo B. WPI entre 3-6/19 y SS >=9/12. Más elementos psicológicos que dolor.
Así, ambos tipos de pacientes siempre obtienen un resultado en el PSD de, al menos, 12 puntos.
1.3 Tratamiento
Debido a lo anteriormente dicho, EULAR (The European League against Rheumatism) público en 2007 unas recomendaciones para el tratamiento de Fibromialgia (Carville et al, 2007):
- El tratamiento debe reflejar la complejidad de los síntomas y debe incluir a un equipo multidisciplinar en el que:
- El ejercicio debe incluir elementos aeróbicos y de fortalecimiento.
- Incluir terapia cognitivo-conductual, terapia psicológica y tratamientos de rehabilitación.
- Medicación.
El tratamiento de fibromialgia debe de identificar y tener en cuenta los factores pueden influenciar la percepción del dolor de cada paciente, tanto psicológicos como sociales. Además, es importante comentar que prácticamente todas las enfermedades mentales son más comunes en pacientes con fibromialgia que en la población general (Wolfe et al, 2013).
Al ser una enfermedad crónica, el objetivo del tratamiento es desarrollar habilidades de auto-mantenimiento para mejorar la función física y psicológica. Esto se puede hacer a través de una combinación de los siguientes tratamientos (Ryan y Campbell, 2010):
- Educación
- Ejercicio graduado
- Relajacion
- Descansos rutinarios.
- Desarollar higiene del sueño
- Medicación para mejora el sueño y la percepción del dolor. Farmacoterapia.
1.3.1 Educación
Varios estudios han explorado la importancia de la educación de los pacientes, sobre todo, de la fisiología del dolor crónico. Según Nijs et al (2011), la evidencia disponible concluye que charlas cara-a cara de educación sobre la fisiología del dolor, junto con material escrito, producen una mejora en pacientes con dolor musculoesqueletico crónico en lo referente a la percepción del dolor y estado de salud. Van Oosterwicijck (2013) concurre con Nijs (2011) estos resultados en su estudio con pacientes de fibromialgia a largo plazo.
Nijs et al (2011) también provee unas pautas clínicas para dar correctamente la educación sobre la fisiología del dolor crónico:
- Es importante reconceptualizar el término “dolor” y convencer al paciente que existe una hipersensibilidad del sistema nervioso central, en lugar de daño a los tejidos locales, como causa de sus síntomas.
- Los pacientes con sensibilidad central, suelen tener limitaciones neurocognitivas (niebla fibromialgica), como dificultad en la concentración y limitaciones en la memoria a corto plazo. Por ello, es recomendable que se utilice una prueba de conocimiento para valorar lo que el paciente ha entendido y recuerda. Sus resultados, así pueden ser utilizados para guiar las próximas sesiones educativas.
Demirbag y Oguzoncul (2012) estudiaron el efecto de educación y ejercicio en dolor, depresión y calidad de vida en pacientes con fibromialgia. Encontraron una clara diferencia en la mejora de los síntomas en pacientes que participaron en las clases y el grupo de control. La clase de educación, duro tan solo 20 minutos, pero cubrió aspectos tan importantes como:
- La progresión natural de la fibromialgia.
- La relación entre los rasgos de personalidad y el sindrome.
- Frecuencia y recurrencia de los síntomas. Es decir, que se controlaran para reducir su número de quejas.
- Explicación sobre la fibromialgia: que es, causas y si existe cura.
- Explicación sobre los problemas psicológicos que acompañan a la fibromialgia, como estrés, depresión, ansiedad, alteraciones del sueño, etc.
- La importancia del sueño, control del estrés y tratamiento farmacológico.
- La importancia de la relajación y de los hobbies.
1.3.2 Ejercicio graduado
El ejercicio físico ha demostrado efectos positivos en pacientes con fibromialgia mejorando funcionalidad física y psicológica (Wilson et al, 2012; Thomas et al, 2010; Ryan y Campbell, 2010; Busch et al, 2008; Redondo et al, 2004; Carville et al, 2007; Gowans et al, 2011, Assis et al, 2006; Valim et al, 2003; Mease, 2005).
Los fisioterapeutas son los profesionales indicados para recomendar y adaptar el ejercicio físico en estos pacientes.
Formas de ejercicio “no convencional” también han demostrado efectividad en el tratamiento de fibromialgia (Wilson et al, 2012), como Tai-chi, Pilates o Yoga.
1.3.3 Relajación y descansos rutinarios. Terapia cognitivo-conductual.
La terapia cognitivo-conductual ayuda al control de factores psicológicos y sociales que pueden influir en la percepción y el mantenimiento del dolor en estos pacientes. Este tipo de tratamiento, puede incluso ayudar a la mejora física en pacientes con fibromialgia (Redondo et al, 2004; Mease, 2005).
Las estrategias cognitivo- conductuales para estos pacientes se deben centrar en (Hassett et al, 2009):
- Comprensión de los tratamientos y auto-mantenimiento.
- La importancia de descansos rutinarios como parte del tratamiento.
- Control del cansancio.
- Expectativas realistas y establecimiento de límites.
- Programación de actividades agradables y/o hobbies.
- Disminución del pensamiento catastrófico y distracciones.
1.3.4. El sueño
Las alteraciones del sueño inhibe la actividad de la sustancia gris central. Además, hay que recordar que una de las posibles causas de la fibromialgia es la pérdida de esta sustancia gris. Esta sustancia es una de las encargadas de recoger los péptidos endógenos opioides y generar analgesia, por lo que la alteración del sueño, promueve la sensación de dolor y sensibilidad central. A su vez, el dolor altera el sueño, por lo que es un círculo vicioso.
Otra de las teorías de la causa de fibromialgia, es la ausencia de la fase 4 del sueño (Ryan y Campbell, 2010). El sueño se divide en REM y No REM, que a su vez se divide en 4 fases. La fase 1, es la transición de somnolencia al sueño; la fase 2 es un sueño ligero y las fases 3 y 4 son de sueño profundo (Pagel et al, 2001). Las fases 3 y 4 del sueño se caracterizan por ondas encefalográficas sincronizadas de alto voltaje, que se denomina sueno de onda lenta. Se ha hipotetizado, que durante estas fases es cuando existe una recuperación neurofisiológica máxima (Walsh, 2009).
Existen varios métodos para intentar mejorar la cantidad y calidad del sueño. Estos incluyen ejercicio físico, higiene del sueño, consejos dietéticos, hipnoterapia, relajación y medicación (Pagel et al, 2001).
Varios tipos de medicación parece que aumentan el tiempo de la fase de sueño de onda lenta, aunque su mecanismo de acción es diferente como gabapentina, pregabalina, serotonina y olanzapina. Los antidepresivos con efectos sedantes son los más utilizados en el tratamiento de las alteraciones del sueño en pacientes con fibromialgia, como la amitriptilina (Pagel et al, 2001). Esto se describe más ampliamente en el apartado dedicado a la farmacoterapia.
Los consejos para la higiene del sueño incluyen:
- Ir a la cama y levantarse a la misma hora.
- Ir a la cama solo para dormir cuando se tiene sueno.
- Evitar cafeína (en bebida o medicación).
- Hacer algo de ejercicio, un baño caliente, calentar la cama antes de dormir.
- Tener una rutina diaria que indique que es hora de dormir.
- Mantener la habitación a una temperatura adecuada, a oscuras, sin ruidos.
- Evitar aparatos eléctricos (televisión, ordenador, etc.) antes de ir a dormir.
En algunos casos, se tendrá que investigar apnea del sueño u otras alteraciones que afectan al sueño y/o cambiar a horario de mañana ciertas medicaciones como diuréticos, anticonceptivos orales, preparados tiroideos, antihipertensivos, antibióticos, corticoides, preparaciones con ginseng, descongestionantes, altas dosis de vitamina B1 y preparados para perder peso (Pagel et al, 2001).
1.3.5 Farmacoterapia
Existen un gran número de medicaciones que han sido utilizadas en el tratamiento de fibromialgia y sus distintos síntomas (Tabla III), sin embargo, solo unos pocos han demostrado su efectividad.
Mease (2005) público un artículo en el que describió la farmacología asociada a la fibromialgia. Los antidepresivos tricíclicos, suelen ser efectivos pero tienen un índice terapéutico relativo limitado, además, no se toleran muy bien. Los SSI, son mejor tolerados pero no parecen ser tan efectivos en mejorar los síntomas. Los SNRI parece que mejoran la sintomatología asociada al dolor, alteración del sueño y cansancio. A pesar de esto, Perot et al (2008), de la Sección sobre estudio del dolor de la Sociedad Francesa de Reumatología, concluye que los antidepresivos tricíclicos o los SNRI tienen efectos positivos en pacientes de fibromialgia independientemente de su estado depresivo, para el alivio de dolor, fatiga, alteraciones del sueño y limitaciones funcionales. Los antiepilépticos como la gabapentina y, sobre todo, la pregabalina han sido asociados con la mejora de síntomas y tolerables efectos secundarios (Mease et al, 2008; Crofford et al, 2005). Las ventajas de los antidepresivos sobre los antiepilépticos para el tratamiento de fibromialgia se mantiene poco clara (Parot et al, 2008).
Tabla III. Farmacoterapia utilizada para el tratamiento de la fibromialgia (Mease, 2005)
Antidepresivos
Antidepresivos tricíclicos: amitriptilina, doxepina, ciclobenzaprina.
SSRI: fluoxetina
SNRI: milnacipran, venlafaxina
MAO-I: Pirindol
Receptores agonistas de 5-HT3: tropisetron
Antiepilépticos: gabapentina, pregabalina
Opioides
Tramadol
Relajantes musculares: ciclobenzaprina
Agonistas del receptor N-metil-D-aspartato
Agonistas dopaminergicos
Hipnóticos sedantes: zopiclon, zolpidem, melatonina, pramipexol, gamma hidroxibutirato
Hormona del crecimiento IGF-1
AINEs
1.3.6 Terapias alternativas
Terapias alternativas incluyen osteopatía, acupuntura, laser, balneoterapia, baños de sulfuro y terapia avanzada de Bowen han demostrado efectos beneficiosos en el tratamiento de fibromialgia, pero los datos disponibles son muy limitados (Mease, 2005).
Según Holton et al (2009), algunos aditivos alimentarios contribuyen a la fibromialgia, como el aspartamo, glutamato monosódico y la l-cisteína. Estos aditivos se encuentran principalmente en productos precocinados, enlatados o procesados, por lo que se recomienda una dieta basada en productos frescos.
2. OBJETIVOS
El objetivo de este estudio es determinar qué tipo de ejercicios son los más utilizados y beneficiosos en el tratamiento en grupo de pacientes con fibromialgia en la República de Irlanda.
El objetivo secundario es la valoración para su utilización de las medidas de resultado más beneficiosas y válidas para estos pacientes durante su tratamiento.
Finalmente, se desarrollará un programa de tratamiento para los pacientes con fibromialgia.
3. MATERIAL Y METODOS
3.1 Ámbito de estudio
La unidad de Reumatología de Our Lady’s Hospice and Care Services (OLH & CS) en Dublín, República de Irlanda, cuenta con más de 30 camas para pacientes con enfermedades reumatológicas severas. En 2011, se cambiaron 6 camas de pacientes ingresados por un servicio de pacientes ambulatorios.
Desde el 2010, se utiliza en OLH & CS el programa de estadísticas Hospice Patient Administrator System v.2.3 (PAS II). En 2011, el 20.3% (n=62) de los pacientes ingresados y el 21.1% (n=11) de pacientes ambulatorios en OLH & CS tenían el diagnostico primario de fibromialgia. De los pacientes ingresados, la edad media fue de 46.5 años y sólo 5 fueron hombres.
En 2012, estas cifras fueron del 13.5% (n=42) de pacientes ingresados, solo 5 eran hombres; de ellos, el 52% (n=22) fueron ingresados una segunda vez para su tratamiento. La edad media es de 49.5 años. Esto representa la tercera causa de ingreso en OLH & CS. En el caso de los pacientes ambulatorios, el 26.15% (n=34) tenían el diagnostico primario de fibromialgia. Esto representa el segundo diagnostico más común para pacientes ambulatorios.
Estas cifras incluyen pacientes que fueron valorados, como ingresados o ambulatorios, más de 1 vez; pero no incluye aquellos pacientes cuyo diagnóstico de fibromialgia es secundario a otro reumatológico.
Hasta ahora, estos pacientes han sido valorados individualmente por diferentes miembros del equipo multidisciplinar (fisioterapeutas, terapeutas ocupacionales, trabajadora social, personal de enfermería y medico reumatólogo) a partir de la cual se desarrolla un tratamiento individualizado que incluye ejercicios, educación, relajación, terapia acuática y termoterapia diarios, entre otros. La media de ingreso es de 3 semanas, con un tratamiento de lunes a viernes.
Debido a presiones exteriores respecto a presupuesto, plantilla y lista de espera, el servicio de fisioterapia tiene que mejorar el aprovechamiento de los recursos humanos actualmente existentes. Para ello, y asegurándose calidad de servicio y la mejor práctica clínica, se va a desarrollar un programa de ejercicio en grupo para pacientes con síndrome de fibromialgia.
3.2 Métodos
La Sociedad de Fisioterapia Irlandesa (Irish Society of Charted Physiotherapist-ISCP) accedió a enviar un cuestionario (Apéndice 2) a través de email a los miembros de los subgrupos de Fisioterapeutas Managers (Charted Physioterapists in Management) y de Fisioterapeutas Comunitarios (Charted Physiotherapists in Community Care). En total, se enviaron 118 emails.
El ISCP cuenta con unos 3.000 miembros. Es la autoridad competente que cuenta con la aprobación del Ministro de Sanidad para la acreditación de programas de Fisioterapia en las universidades irlandesas. La Sociedad también es la autoridad designada para la revisión y validación de los títulos obtenidos fuera de Irlanda. Sin embargo, su membresía no es obligatoria.
3.3 Material
Un cuestionario con 6 preguntas fue diseñado por la investigadora principal (Apéndice 2).
1) Nombre del hospital/área y la unidad donde se dan las clases.
2) Tipos de diagnósticos de los pacientes que asisten a las clases.
3) ¿Puede describir brevemente el programa de fibromialgia (duración, número de sesiones, número de personal por paciente, otros profesionales involucrados, número de veces que se lleva a cabo/ año, las medidas de resultado, etc.)
4) Tipos de ejercicios utilizados en el programa (por favor sea lo más preciso posible).
5) ¿Por qué ha elegido a los ejercicios anteriores (bibliografía, limitaciones de espacio, limitaciones de equipamiento, etc.)?
6) ¿Lleva a cabo su hospital/centro de salud sesiones de educación para cualquier otra enfermedad reumática crónica? Si es así, ¿podría dar más detalles?
4. RESULTADOS
4.1 Búsqueda bibliográfica
4.1.1 Ejercicios
Diferentes grupos internacionales, han estudiado el efecto del ejercicio en el tratamiento de la fibromialgia. EULAR (Carville et al, 2007) examinó 16 estudios, con la conclusión de que ejercicio individualizado que incluya elementos aeróbicos y de fortalecimiento son beneficiosos; y que tratamiento en una piscina de hidroterapia con o sin ejercicios, tambien mejora los síntomas.
La Asociación Interdisciplinaria del Dolor en Alemania (Hauser et al, 2008), examinó 298 estudios y concluyó que los beneficios de ejercicio aeróbico en fibromialgia, son superiores a tratamiento médico estándar.
El grupo Ottawa (Brosseau et al, 2008), examinó 16 estudios sobre ejercicio aeróbico. Sus resultados son poco concluyentes y duda si las ganancias en forma física estas relacionadas con una reducción en síntomas.
Hauser et al (2010), publicó un meta-análisis sobre la eficacia de diferentes tipos de ejercicio aeróbico en fibromialgia. En sus conclusiones podemos observar que la frecuencia del ejercicio influencia los beneficios, obteniendo mejores resultados ejercitándose 2-3 veces a la semana, durante 20 minutos como mínimo, durante un periodo de tiempo ilimitado. También concluyó que hay muy poca dferencia entre ejercicios realizados en gimnasio o en piscina; y también existe poca diferencia entre los ejercicios realizados a intensidad baja o moderada. En general, Hauser determinó que el ejercicio aeróbico mejora el humor, la forma física y, ligéramente, el dolor.
Thomas et al (2010) realizo una revisión sistemática de ejercicio aeróbico en fibromialgia, en la que se incluyeron 19 estudios valorando positivamente los efectos de la bicicleta estática, andar, clases de aerobic u otro baile aeróbico, natación, correr y ejercicio aeróbico en piscina. Con ello, ideó unos consejos para pacientes y personal sanitario.
Consejos para pacientes:
- Mantén una buena postura, aprende a respirar profundamente y toma 15 minutos de relajación muscular progresiva.
- Comienza con ejercicios de movimiento articular y añade estiramientos estáticos para corregir desequilibrios musculares. Progresivamente, hasta llegar a mantener el estiramiento durante 30 segundos.
- Ejercicios de fortalecimiento: comienza con los músculos de estabilidad. Trabaja los miembros superiores en posición sentada y utiliza ejercicios de equilibrio para trabajar el fortalecimiento de miembros inferiores.
- Ejercicio aeróbico. El punto de partida de pacientes debilitados es de 2-3 sesiones diarias de 3-5 minutos de duración. El objetivo final es de mantener el 60-70% de la frecuencia cardiaca máxima durante 20-30 minutos utilizando una combinación de ejercicios aeróbicos como andar, bicicleta estática o ejercicio acuático.
Consejos para el personal sanitario:
- Individualiza la prescripción del ejercicio dependiendo de los factores físicos de base y la severidad del dolor.
- Comienza los ejercicios a baja intensidad y progresivamente, auméntala según la tolerancia del paciente. Esto contribuye a la adhesión del paciente en el programa.
- Ejercicio aeróbico adaptado a la capacidad inicial del paciente mejora la forma física, el dolor y la sensación de bienestar.
- Ejercicios en piscina tienen beneficios adicionales e independientes en pacientes con fibromialgia.
- El ejercicio debe ser supervisado, sobre todo al principio, para modificarlo como sea necesario.
- En caso de exacerbación de síntomas de fibromialgia, es necesario reducir la intensidad del ejercicio pero no la frecuencia.
- Ejercicio frecuente a intensidad baja y moderada-alta 2-3 veces a la semana mejora los síntomas de fibromialgia, estreses psicológicos y forma física en pacientes sedentarios.
- El tratamiento de fibromialgia debe incluir farmacoterapia, educación, relajación y terapia cognitivo-conductual para prevenir inactividad, mejorar habilidades de afrontamiento, reducir la ansiedad y sentimientos de impotencia.
Jones y Lipton (2009) describieron 10 principios para ejercitarse con fibromialgia:
- Trata los generadores de dolor periférico para minimizar la sensibilización central.
- Minimiza el trabajo excéntrico muscular.
- Elige ejercicios de baja intensidad y no repetitivos.
- Es importante reconocer la importancia del sueño restaurativo.
- Evita la obesidad y la falta de forma física.
- Crea un ambiente adecuado para ejercitarse.
- Ten cuidado con los mareos y/o problemas del equilibrio.
- Conserva energía cuando y como sea necesario.
- Evita las posturas dolorosas.
- Empieza bajo y continua despacio.
Reciéntemente, se ha publicado los resultados de un meta-análisis comparando la eficacia de tratamientos farmacológicos y no-farmacológicos. En él, Nuesch el al (2013), concluyen que el tratamiento de fibromialgia más prometedor, consiste en una combinación de pregabalina o SNRI junto con ejercicio aeróbico y terapia cognitivo-conductual.
Se ha estudiado que existen ciertos predictores que determinan qué pacientes conseguirán mas beneficio tras su participación en un programa de tratamiento de fibromialgia con ejercicio, educación y terapia cognitivo-conceptual (Oh et al, 2012). Estos predictores son:
- Menor edad.
- Nivel de educación alto, con diplomatura o licenciatura universitaria.
- Puntuación inicial alta en la escala de depresión del Cuestionario de Impacto de Fibromialgia.
- Menor número de puntos dolorosos.
- No historia de abusos.
Los beneficios del ejercicio, siempre que se mantenga, se mantienen a largo plazo en pacientes con fibromialgia (Dobkin et al, 2005), sin embargo, la adherencia al ejercicio, baja mucho a medio y largo plazo (Dobkin et al, 2006; Ramsay et al, 2000) por lo que sus beneficios se pierden. Por ello, es importante que el ejercicio se adopte como un cambio de estilo de vida y no un tratamiento temporal.
4.1.2 Medidas de resultado
IMMPACT (Iniciative on Methods, Measurements and Pain Assesment in clinical Trials) recomendó (Dworkin et al, 2005) seis áreas de medidas de resultado que deberían ser consideradas en el desarrollo de investigación del dolor (dolor, funcionalidad física, funcionalidad emocional, mejora y satisfacción, síntomas y reacciones secundarias y disposición de los participantes). Sin embargo, para esta investigación, sólo vamos a comentar las cuatro primeras áreas.
Dentro de cada área, el grupo IMMPACT sugirió unas medidas de resultado, además, Mease (2005) sugirió otras medidas de resultado adaptadas a la fibromialgia. Ambas se describen brevemente en los siguientes párrafos:
4.1.2.1 Dolor.
En la valoración del dolor, las medidas auto-evaluadas son las más reconocidas. Para la valoración de la intensidad del dolor, medidas como la Escala Analógica Visual o la Escala Verbal Simple suelen ser las más utilizadas y recomendadas en la bibliografía mencionada. Estas escalas se pueden utilizar como parte de un diario de dolor.
Para valorar la calidad y duración del dolor, se recomiendan la forma corta del Cuestionario de Dolor McGill, y el Inventario Breve de Dolor como medidas secundarias.
Existen otras medidas menos utilizadas, como la Escala de Dolor LANSS, a Valoración de los Puntos Dolorosos y la Escala de Intensidad de Fibromialgia.
4.1.2.2 Funcionalidad física
La fatiga o el cansancio extremo es una de las características más importantes de la fibromialgia. El instrumento más utilizado es la Valoración Multidimensional de la Fatiga. Otras medidas, incluyen el Índice Multidimensional de la Fatiga o la Escala de Severidad de la Fatiga.
Las alteraciones del sueño también afectan a la funcionalidad física. Para valorarlo, se puede pedir al paciente que utilice una escala linear de 100mm con “dormir no es un problema” en un extremo y “dormir es un gran problema” en el extremo opuesto. Estas escalas también se pueden utilizar para cuantificar el número de despertares nocturnos y la calidad del descanso.
En general, la medida más aceptada para cuantificar la funcionalidad física y la calidad de vida, es el Cuestionario de Salud SF-36. En el caso de pacientes con fibromialgia, se puede utilizar el Cuestionario de Impacto de la Fibromialgia (Bennett, 2005).
4.1.2.3 Funcionalidad emocional
La evaluación psicológica es de vital importancia, sin embargo, es muy importante que estos pacientes sean evaluados y diagnosticados correctamente, si es necesario, de enfermedades de salud mental como trastornos bipolares, depresión y, en especial, tendencias suicidas. El consenso es que estos pacientes sean evaluados utilizando dos instrumentos: el Inventario de Depresión Beck (Apéndice 3) y el Perfil de Estados de Ánimo.
Además, se puede utilizar el MINI Entrevista Neuropsiquiátrica Internacional.
4.1.3 Ejercicio aeróbico y dolor
Ejercicio físico es una parte muy importante del tratamiento de la fibromialgia. El Colegio Americano de Medicina deportiva recomienda actividad física para adultos de intensidad moderada de un total de 30 minutos acumulados al día, con sesiones de más de 10 minutos, casi todos los días de la semana, incluyendo ejercicio aeróbico y de fortalecimiento.
Además de los efectos físicos en la salud, ejercicio frecuente induce otros efectos beneficiosos psicológicos y cognitivos (Salmon, 2001). El ciclo del dolor y sus efectos en la actividad física y en el humor, se han descrito previamente en la introducción.
Según Hoffman y Hoffman (2007), está claro que el ejercicio aeróbico representa una estrategia de autorregulación del humor en algunas personas. El efecto agudo de la actividad física en el humor puede durar algunas horas; pero ejercicio frecuente ofrece cierta protección contra la depresión y puede ser coadyuvante en el tratamiento de otras enfermedades psiquiátricas. En individuos sanos, la percepción de estímulos dolorosos se reduce 1hora aproximadamente tras ejercicio aeróbico. Por ello, se ha demostrado que el ejercicio aeróbico frecuente se debe utilizar en el tratamiento de enfermedades con dolor crónico.
En general, el ejercicio físico provee beneficios ansiolíticos y antidepresivos, pero también resistencia a las consecuencias psicológicas y emocionales de situaciones estresantes. El entrenamiento físico es un método de reducir los efectos del estrés que todavía no ha ocurrido, mientras que el objetivo del tratamiento psicológico es reducir los efectos emocionales del estrés que ya ha ocurrido (Salmon, 2001).
4.2 Resultados de las encuestas
Se enviaron 118 encuestas por correo electrónico a jefes de los departamentos de fisioterapia y fisioterapeutas trabajando en centros de salud miembros de sus subgrupos correspondientes de la Sociedad Irlandesa de Fisioterapeutas Colegiados. Se recibieron 21 (17.8%) en total, de las cuales, 3 respuestas (2.5%) en las que se describen clases para pacientes con fibromialgia, todas en hospitales públicos.
En conversación telefónica con Petrina O’Donoghue, fisioterapeuta del hospital de Our Lady’s en Navan (condado de Meath, Irlanda) y actualmente completando un Masters en Fisioterapia por investigación en pacientes con Fibromialgia, la falta de programas de tratamiento para pacientes con fibromialgia fue comentada, con solo 3 programas exclusivos para estos pacientes en la República de Irlanda.
Una selección aleatoria de 6 hospitales y centros de salud de Dublín fue contactada telefónicamente para preguntar si tenían clases para pacientes con fibromialgia. Mientras que todos los fisioterapeutas entrevistados trataban con estos pacientes, solo se trataban individualmente. Uno de los fisioterapeutas de un centro de salud contactados, realiza clases de educación para pacientes con dolor crónico junto con una psicóloga.
Dos de los hospitales con programas de tratamiento para pacientes con fibromialgia combinan educación con ejercicio. El tercero, solo imparte clases de educación. A continuación, se describen los 3 programas de tratamiento llevados a cabo en la Republica de Irlanda:
Ejemplo 1
Este modelo multidisciplinar combina ejercicio y educación basados en la bibliografía disponible.
Durante 1.5-2 horas semanales durante 6 semanas, 8 pacientes con fibromialgia y un fisioterapeuta participan en:
- Ejercicio aeróbico al 50% de frecuencia cardiaca máxima en forma de calentamiento, estiramientos, ejercicios de fortalecimiento y equilibrio, bicicleta estática, máquina de correr, bicicleta de brazos.
- Educación, entrevista motivacional para comentar temas de adherencia al ejercicio.
- Una terapeuta ocupacional trata de la gestión del sueño y la fatiga y de problemas laborales.
Las medidas utilizadas son el Cuestionario de Impacto de Fibromialgia, la prueba de andar durante 6 minutos y la Escala de Ansiedad y Depresión Hospitalaria.
Este hospital también tiene un programa para el dolor crónico.
Ejemplo 2
Este modelo monodisciplinar también combina ejercicio y educación basados en la bibliografía disponible.
Una vez al año, durante 1-1.5 horas semanales durante 6 semanas, 10 pacientes con fibromialgia y un fisioterapeuta especializado en reumatología participan en:
- 6 clases de ejercicio físico en una piscina de hidroterapia. Los ejercicios a realizar son estiramientos y ejercicios de fortalecimiento para miembros superiores e inferiores.
- La clase de educación se lleva a cabo con 4 pacientes solamente.
Las medidas utilizadas son el Cuestionario de Impacto de Fibromialgia, el tiempo que el paciente tarda en sentarse y levantarse 5 veces y la Escala de Ansiedad y Depresión Hospitalaria.
Este hospital también tiene un programa para el dolor crónico, estabilidad lumbar, y artrosis de espalda y rodilla.
Ejemplo 3
Este modelo multidisciplinar de educación está basado en la bibliografía disponible. Anteriormente, este hospital animaba a los pacientes a participar en actividades como Pilates, baile y yoga, además de la educación cuando se llevaba a cabo 1 tarde a la semana durante 3 semanas. Sin embargo, la respuesta negativa de los pacientes en los cuestionarios de satisfacción al horario y el cambio de sala disponible a una más pequeña, hizo modificar este programa al modelo actual de educación y demostración de ejercicios posturales.
Durante 1 día completo (9.30-am-5pm), entre 15-20 pacientes con fibromialgia y 4 profesionales de la salud (fisioterapeuta, terapeuta ocupacional y enfermería) dan 4 clases educativas durante el día. Este programa se lleva a cabo entre 2-3 veces al año.
Durante las clases de educación, se comentan las barreras más comunes al ejercicio, los tipos de ejercicio recomendado y como empezar a ejercitarse; también se explican los beneficios del ejercicio físico (incluyendo ejercicio en piscina) según la bibliografía y la importancia de ejercicio aeróbico al 40% de la frecuencia cardiaca máxima.
Las medidas utilizadas son el Cuestionario de Impacto de Fibromialgia, encuesta de satisfacción y el Cuestionario de Actividad Física Internacional.
Este hospital también tiene un programa de rehabilitación pulmonar y clases para rehabilitación después de una prótesis de cadera.
4.3 Ejemplos internacionales en el tratamiento del dolor crónico.
4.3.1 Kaiser Permanente (Oregon y Washington, EEUU).
La identificación de pacientes se lleva a cabo en los centros de salud por un profesional de enfermeria especializado, que toma la decisión de enviar al paciente para tratamiento a un hospital o al mismo centro de salud. Cada centro de salud tiene un equipo multidisciplinar especializado. Además, este modelo también ofrece grupos de educación del dolor, consultas entre profesionales por ordenador o teléfono y una página web con información para la población general. También existe personal de enfermería cuyo papel consiste en dar consejos telefónicos, y un programa educacional on-line o presencial para pacientes.
4.3.2 Programa para el tratamiento de dolor crónico de Calgary (Alberta, Canadá).
El Centro de Dolor Crónico esta situado en un centro de salud pero sirven de base para 3 grandes hospitales en Calgary. Este Centro, sirve como foco de educación y creación de guias prácticas. El equipo esta dirigido por un profesional de enfermeria especializadoque también actua como nexo de unión entre el Centro y los centros de salud; consiste en un fisioterapeuta, un farmaceutico, un médico de familia y un psicólogo o similar. En general, los pacientes son tratados por su médico de cabecera durante 2-6 meses y, si no mejoran, se envian al Centro de Dolor Crónico. Además, el Centro también ofrece un programa de educación on-line o presencial para pacientes llamado “Vivir bien”, con información sobre dolor, ejercicio y auto-mantenimiento.
4.3.3 Nova Scotia (Canadá).
Este modelo, fomenta la educaión a través de rotaciones de los médicos de familia por centros especializados en el tratamieno del dolor. Además, existe una red de comunicación que une a entre 6 y 10 medicos de familia con un especialista del dolor, y se comunican entre ellos por fax, teléfono o email. Este modelo ha aumentado la confianza de los médicos de familia en en tratamiento del dolor, lo que ha reducido la listas de espera.
4.3.4 Iniciativa del dolor en British Columbia (Canadá).
Esta iniciativa, es similar a los otros modelos canadienses, con la diferencia de la creación de un registro de pacientes de dolor crónico y un sistema de monitorización del consumo de opioides en tiempo real.
4.3.5 La iniciativa PACE (Reino Unido).
PACE (Pain Collaboration and Exchange Initiative) significa Iniciativa para la Colaboración y el Intercambio del Dolor y es una estrategia centrada en centros de salud desde el 2004. Esta iniciativa desarrolló un paquete de fuentes de información que incluye un directorio de profesionales de la salud, una guia práctica y una herramienta para el desarrollo de servicios para el tratamiento del dolor. Con esta iniciativa, se han desarrollado algunos proyectos como el Servicio de Dolor de Southampton.
4.3.6 La Estrategia Nacional del Dolor en Australia (2010)
La Estrategia Nacional del Dolor, es el resultado de colaboraciones entre profesionales de la salud, consumidores e instituciones financiadoras para desarrollar un enfoque integrado y mejorar los cuidados en todos los tipos de dolor. Debido a la reforma del sistema de salud, marca una oportunidad única para hacer cambios y reducir el sufrimiento y los gastos que el dolor deja en Australia.
Australia se considera un lider mundial en el tratamiento del dolor. Las especialidades de Medicina Paliativa y Medicina del dolor estan muy establecidas como especialidades independientes, además, sus programas educativos del dolor estan reconocidos mundialmente. Aun así, el dolor crónico esta poco entendido en la poblacion general, incluyendo los profesionales de la salud.
La Facultad de Medicina del Dolor especificó que una unidad multidisciplinar para el tratamiento del dolor crónico debe incluir, como mínimo, 3 especialidades médicas relevantes, elegidas entre médicos y otros profesionales de las salud que esten especializados en el diagnóstico y tratamiento del dolor y tengan experiencia trabajando en equipos multidisciplinares; debe tener acceso coordinado a servicios de rehabilitación y servicios psicológicos y psiquiatricos; las diciplinas de fisioterapia, enfermería y psicología deben de estar presentes y, si es posible, también las de terapia ocupacional, trabajo social y dietética; el director debede ser un especialista en Medicina del Dolor; debe de haber frecuentes actividades educativas para la plantilla para educar y mejorar el servicio.
Uno de cada 5 australianos sufrirá dolor crónico en su vida y, hasta un 80% de pacientes no reciben el tratamiento adecuado para mejorar sus síntomas y calidad de vida. Es estimado que el dolor crónico cuesta $34 billones anuales, siendo el tercer problema de salud más costoso. Un estudio de la Autoridad Australiana de Compensacion de Trabajadores, destacó que el 82% de trabajadores lesionados que no habian vuelto al trabajo en 6 meses tras la lesión, lo atribuían a la lesión y al dolor sin resolver.
El modelo actual australiano en el tratamiento del dolor crónico, tiene 3 barreras típicas en los que los pacientes se pierden en el sistema d esalud o se quedan “atascados”:
- Los pacientes son enviados a diferentes especialidades para la realización de pruebas diagnósticas en la búsqueda de un diagnóstico o de una lesión el los tejidos y/o alivio del dolor. A su vez, estos pacientes pueden estar siendo tratados con farmacología y fisioterapia, y estar en lista de espera para varios procedimientos quirúrgicos. Además, en la búsqueda por aliviar los síntomas, se estima que un 50-80% de estos pacientes, también reciben tratamientos alternativos. Este circulo vicioso puede durar mese o años.
- Dificultad en el acceso a clínicas especializadas en el tratamiento del dolor. Existen pacientes en listas de espera durante más de un año. Esta tiempo en el que el paciente no esta siendo tratado corréctamente, es aún mayor si tenemos en cuanta el tiempo que el paciente ha tardado en acceder a la lista de espera desde que los síntomas comenzaron. De hecho, estos pacientes son “afortunados”, ya que por lo menos, estan en lista de espera para recibir tratamiento.
- Una vez que el paciente accede a una clínica del dolor y su tratamiento concluye, no existe el apoyo en la comunidad o centro de salud para su mantenimiento.
En Australia y en Irlanda desde hace unos años, cada vez que alguien compra un medicamento con codeína, el farmacéutico hablará con él para asegurarse de que el paciente es conocedor de la adicción que pueden causar. Esta situación puede funcionar como un “identificador” de pacientes con dolor mal o poco controlado.
Con el nuevo modelo propuesto por la Estrategia Nacional del Dolor en Australia, estas barreras al tratamiento correcto de pacientes con dolor se eliminarían debido a la creación de una red es profesionales de la salud interesados en el tratamiento del dolor a nivel primario (centro de salud), secundario (hospitales pequeños o comarcales) y terciario (grandes hospitales universitarios). Esta red ofreceria apoyo y educación a todos sus miembros por igual, facilitaria la identificación de los pacientes y el acceso a servicios tanto hacia más especializado como hacia menos, además de la creación de redes de apoyo para pacientes. También se pondrá énfasis en la identificación de pacientes que pueden progresar a pasar de dolor agudo a crónico para su pronto tratamiento.
De esta manera, los médicos de familia con interés en el tratamieno del dolor, recibirán la educación necesaria y formarán parte de un Centro Multidisciplinar del Dolor, que incluiría fisioterapeutas, terapeutas ocupacionales, psicólogos, personal de enfermería y trabajadores sociales, todos teniendo educación especial para el tratamiento del dolor. Los especialistas en medicinas o tratamientos alternativos, también estan invitados a participar en esta red educativa y de investigación.
Los problemas crónicos, se identificarán y tratarán en los centros de salud si se determina que son casos no-complejos. Los pacientes con casos complejos, se enviarán al nivel secundario para recibir una valoración mas profunda. A este nivel, el medico especialista en dolor trabaja con un equipo multidisciplinar al igual que en los centros de salud. Pacientes pueden ser enviados para valoración a estos centros por cualquier especialista, médico de familia o Centro Multidisciplinar del Dolor a nivel primario.
A nivel terciario en los grandes hospitales, los especialistas del dolor tratan de manera multidisciplinar los casos mas complejos. Además, estos centros tienen un papel muy importante en educación e investigación.
El acceso a especialistas en salud mental y medicina rehabilitadora también tiene que mejorar, por ello, estos profesionales estan creando fuertes conexiones con especialistas en medicina del dolor.
Existen 4 programas de tratamiento del dolor crónico que son reconocidos a nivel mundial.
Ejemplo 1
Este modelo ofrece 2 grupos de educación como parte de la clínica multidisciplinar del dolor para pacientes, cuidadores y familiares. Éstos pueden atender el primer programa y/o el segundo.
El primer programa de educación son 8 horas divididas en 2 días que cubre los temas de sedentarismo, ejercicio, descansos frecuentes, comportamientos ante el dolor, procedimientos y “sentido común”.
El segundo programa esta mas centrado en entender y manejar el dolor. Dura 5 mananas durante 3-4 semanas y consiste en una terapia congitivo-conductual intensiva que trata la pobre forma física y las complicacines en el humos debidas al dolor crónico.
Ejemplo 2
Este servicio de tratamiento del dolor ofrece una charla informativa de 90 minutos con el nombre de “Entendiendo el dolor” para pacientes, cuidadores y/o familiares. Se centra en la importancia del tratamiento activo, es decir, el paciente tiene que hacer algo físico en lugar de esperar una píldora milagrosa.
Tras participar en esta sesión, por pacientes pueden elegir entre continuar el tratamiento con su médico de familia o una cita en el servicio de tratamiento del dolor. La opción de enviar al paciente a centros terciarios se rserva para aquellos casos complejos.
Este servicio también ofrece otras sesiones educativas:
- “Moverse con dolor”, para aquellos con baja forma física.
- “Vivir con dolor”, charla que combina educación, relajación , ejercicio y técnicas para resolver problemas.
- “Estilo de vida y dolor”, para ayudar a los pacientes a desarrollar su propio plan de acción y mejoras en su estilo de vida.
Ejemplo 3
Este modelo ofrece un programa basado enterapia cognitivo-conceptual intensiva durante 3 semanas a tiempo completo, seguida de 4 semanas desde casa. Al final del programa, los pacientes tienen acceso a sesiones individuales si son necesarias.
Ejemplo 4
Este Centro de Dolor de este modelo incluye un equipo multidisciplinar con fisioterapeutas, médicos rehabilitadores, especialistas en medicina del dolor, psiquiatras, anestesistas, medicos de familia, personal de enfermería, terapeutas ocupacionales, psicólogos y expertos en tai-chi, feldenkrais e hipnoterapia. El Centro esta activamente involucrado en la educación de varias disciplinas a nivel de cursos de pregrado y postgrado.
El programa incluye:
- Clases de educación para pacientes y familiares sobre el tratamiento del dolor.
- Terapia cognitivo-conductual, que incluye ejercicios y estiramientos, feldenkrais o tai-chi, educación, enfoque práctico a la actividad, relajación y control del estrés, además de habilitar interacciones entre los pacientes.
- Grupos de fisioterapia y terapia ocupacional. Estructurado a modo de circuito, los pacientes pasan por varias discusiones individualizadas sobre postura, ejercicio, descansos frecuentes, etc.
4.3.7 Un ejemplo de tratamiento de dolor en Nueva Zelanda.
Un ejemplo diferente en el abordaje de programas de tratamiento de dolor crónico (incluyendo la fibromialgia), lo encontramos en Queen Elizabeth Health en Rotorua, Nueva Zelanda. Este programa se lleva a cabo en 5 días consecutivos (de lunes a viernes) mientras los pacientes están ingresados durante 3 semanas. Aunque siguen los principios de educación y ejercicio como elementos principales para el tratamiento de estos pacientes, también utilizan tratamientos menos convencionales en medicina occidental como termoterapia en forma de barros o cera, masaje y balneoterapia.
Previamente al ingreso, los pacientes son valorados conjuntamente entre el fisioterapeuta y el terapeuta ocupacional, un psicólogo y un médico especialista en dolor para comprobar que el paciente es un candidato a participar en el programa. Es decir, si el paciente está buscando cura para su dolor crónico, no es candidato; pero si busca aprender cómo mejorar su calidad de vida, entonces se admite al programa.
Gracias a Tracy Hay, fisioterapeuta encargada del programa de dolor, un día típico en este centro puede ser así:
- 30-60 minutos de ejercicio en grupo (5 días/semana)
- 30 minutos de tratamiento individual fisioterápico (4 días/semana)
- 30 minutos de tratamiento individual de terapia ocupacional (3 días/semana)
- Sesión en grupo de hidroterapia (5 días/semana)
- Sesión individual con un psicólogo
- Clases de relajación en grupo o meditación.
- Clases de educación 1-2 veces al día. En estas clases se incluye:
- Postura y posicionamiento
- Establecimiento de metas u objetivos
- Anatomía
- Estabilización muscular
- Fisiología del dolor
- Estrategias de afrontamiento
- Descansos frecuentes en lugar de “auge y caída”.
En este centro, cada paciente es comentado con todo el equipo multidisciplinar semanalmente, después, cada paciente tiene una entrevista individual para valorar el tratamiento.
Las medidas de valoración utilizadas son el Cuestionario de Dolor McGill, el Inventorio de Dolor Kiel, la Escala Tampa de Kinesofobia, la Reanudación de Actividades de la Vida Diaria y la Escala de Estres Psicológico Tesler (K10).
Respecto a los tipos de ejercicios utilizados, la Sra. Hay respondió que no tienen una rutina establecida y se basan principalmente en que el paciente mejore la forma física a su manera, es decir, cualquier ejercicio es mejor que nada.
Este tipo de programa de tratamiento, es el único que la investigadora ha encontrado en el que los pacientes son ingresados durante una media de 3 semanas y tienen acceso a fisioterapia, terapia ocupacional y fisioterapia acuática diariamente.
5. PROTOCOLO DEL PROGRAMA DE TRATAMIENTO PARA PACIENTES CON FIBROMIALGIA.
5.1 Criterios de inclusión y exclusión
Un grupo de 10 pacientes con el diagnostico de fibromialgia serian ingresados en la unidad de Rehabilitación Reumática (RRU) desde la lista de espera durante 2 semanas para su participación diaria en las clases de fisioterapia y fisioterapia acuática. Los pacientes serian valorados al inicio y al final del programa, con la posibilidad de re-admisión cada 6 meses para su mantenimiento si fuera necesario.
Además, se invitará a participar a pacientes ambulatorios durante 3-4 días a la semana, según su disponibilidad.
Para acceder a la lista de espera, han tenido que ser valorados previamente por un reumatólogo y éste, debe de haber sugerido el ingreso a la unidad de rehabilitación de RRU como parte de su tratamiento o como pacientes ambulatorios.
Estos pacientes no serán incluidos en el programa de ejercicios si tienen alguna contraindicación para realizar ejercicio aeróbico, sobrepasan el límite de peso de la equipación disponible y/o de evacuación de la piscina o sufren episodios agudos temporales. Si es así, se sugerirá al equipo médico que se reconsidere su ingreso una vez que cumplan los requisitos para participar en el programa, tanto como pacientes ingresados, como ambulatorios; o participará en un programa de tratamiento individual.
Sólo si el paciente lo pide, supera el límite del equipamiento de evacuación, tiene alguna herida abierta, incontinencia urinaria o fecal, epilepsia o diabetes mal controladas o miedo al agua, no participará el los ejercicios de piscina. Si el paciente tiene alguna infección fungal en los pies, se le pedirá que compre calcetines para piscina para poder participar.
5.2 Métodos
Cada paciente tendrá asignado un fisioterapeuta que realizará una valoración completa el día de su ingreso (Lunes). Si el paciente cumple los criterios de participación, entrará a formar parte del grupo de fibromialgia. Además, si se considera necesario, el paciente también tendrá un programa de tratamiento individualizado para complementar el programa de grupo.
Los pacientes recibirán sesiones individualizadas de terapia ocupacional y trabajo social conforme lo necesiten durante su estancia.
Dos fisioterapeutas de la unidad de reumatología rotarán por este programa cada vez que se realice. De esta manera, toda la plantilla estará familiarizada con el programa, tanto en el gimnasio como en la piscina de agua caliente.
Durante la sesion acuática, un fisioterapeuta entrenado en técnicas de evacuación estará dentro de la piscine con los pacientes. Uno o dos auxiliares estarán presentes fuera de la piscina. Los pacientes serán aconsejados que beban 2 vasos de agua tras la sesión acuática para reducir deshidratación.
Dependiendo de el numero de pacientes con fibromialgia en la lista de espera, es possible que este programa se lleve a cabo entre 4-6 veces al año.
El programa consistirá en:
- Educación (dos sesiones).
- Clase de ejercicios en el gimnasio (diaria).
- Clase de ejercicios acuáticos (4 veces/semana).
- Clase de relajación en terapia ocupacional (diaria).
Es importante que el paciente indique si algún ejercicio produce dolor para poder modificar la técnica o el ejercicio apropiadamente. También se solicitará a cada paciente que controle su cansancio físico y su frecuencia cardíaca.
5.3 Medidas de valoración
Antes de que el paciente comience su participación en el programa de tratamiento de fibromialgia, su fisioterapeuta realizará las siguientes medidas de valoración:
- Escala verbal simple de todas las zonas donde el paciente tenga dolor.
- Cuestionario de dolor McGuill.
- Escala numérica de valoración del sueño.
- Valoracion Multidimensional de la Fatiga.
- Cuestionario de Impacto de Fibromialgia.
- Inventario de Depresión Beck.
- Medidas funcionales:
- Levantarse y sentarse durante 1 minuto (número de repeticiones)
- Tiempo que cuesta andar 15 metros (50 pies)
- Flexion/extension de hombros con una pesa de 1 kilo (número de repeticiones).
- Frecuencia cardíaca en reposo.
Estas medidas se repetirán antes del final del programa y se comentarán con el paciente. Con la fecuencia cardíaca se calculará el 50-60% de la frecuencia máxima adaptada a la edad del paciente.
5.4 Programa de tratamiento
5.4.1 Clase de educación.
En esta sesión, los pacientes aprenderán sobre la fisiología del dolor y la fibromialgia. Se realizará el primer día durante 45-60 minutos. (Anexo 1).
Se realizará en la sala de conferencias por un fisioterapeuta para facilitar una atmósfera relajada en la que los pacientes pueden hablar sin ser molestados. Una sesión de preguntas y respuestas de facilitará al final de la sesión educativa.
Durante la charla, los pacientes serán animados a comentar sus experiencias propias.
Al final de esta charla, cada paciente tendrá que rellenar una prueba de conocimiento relativa a la charla. (Anexo 2).
El fisioterapeuta encargado de dar la charla, valorará los conocimientos de los pacientes y organizará una segunda sesión educativa en grupo mas corta (30-45 minutos) al final de la semana para reiterar los conocimientos correctos y corregir los incorrectos.
5.4.2 Ejercicio graduado en sala.
Los ejercicios de realizarán en forma de circuito en el gimnasio o sala de fisioterapia durante 1 hora.
La sesión comenzará con 15 minutos de relajación con termoterapia en la zona elegida por cada paciente. Seguidamente, durante 15-20 segundos cada uno, se realizará un calentamiento con estiramientos. (Anexo 3)
5.4.3 Fisioterapia acuática.
Estos ejercicios se realizarán el forma de circuito, es decir, habrá 10 estaciones con un ejercicio cada una. Cada ejercicio se realizará durante 1 minuto, pidiéndole al paciente que haga el máximo número de repeticiones.
Tras completar el circuito dos veces, los pacientes pasarán a la zona más profunda de la piscina para realizar ejercicio aeróbico sin soportar peso en las piernas con un dispositivo de flotación durante 10 minutos, seguidos de 10 minutos de relajación.
Durante las primeras 3 sesiones, los pacientes no realizarán el ejercicio aeróbico en la zona profunda y pasarán directamente a los ejercicios de relajación.
La sesión durará aproximadamente 45-60 minutos. (Anexo 4)
6. DISCUSIÓN
Aunque las causas de la fibromialgia aun no están claras, es comprensible que exista una combinación de varias causas que provoquen y empeoren los síntomas de la fibromialgia. Lo que sí es sabido, es que muchas de las hipótesis de causa de la fibromialgia, pueden ser tratadas con ejercicio físico, como el deterioro de los mecanismos del dolor, la ausencia de la fase 4 del sueño, la patología muscular, cambio de regulación en la microcirculación muscular, reducción de fosfatos ricos en energía, trauma y latigazo cervical. Además, es posible que debido al efecto del ejercicio aeróbico en el cerebro, también afecte a neurotransmisores.
Por ello, toda la bibliografía encontrada apuesta por varios tratamientos a la vez, incluyendo ejercicio físico, para paliar los síntomas aunque todavía hace falta más investigación sobre todo, en el tema de farmacología.
Los tratamientos no-farmacológicos parecen ser los más efectivos en el tratamiento de fibromialgia (Rossy et al, 1999), siendo la combinación de terapia cognitivo-conductual y ejercicio la más efectiva (Sim et al, 2002; Redondo et al, 2004; Oh et al, 2012).
Las ventajas de las clases de educación son:
- Educar a pacientes con respecto a su enfermedad y reducir el miedo real asociado con el dolor crónico, para limitar su habilidad funcional.
- Maximizar la psicología del efecto “grupo”.
- Proveer un marco de educación al que toda la plantilla de la unidad puede referirse para reforzar el mensaje aprendido.
Las ventajas del ejercicio en grupo son:
- Replicar la escena de un gimnasio para hacer la transición de ejercicio supervisado a individual más fácil y promover el auto-mantenimiento.
- El enfoque en grupo promoverá camaradería y competición sana entre pacientes.
- Los beneficios de una estructura con horarios, promoverá puntualidad e iniciativa del paciente, en lugar de dependencia del terapeuta.
- Proveer un método de mejorar la forma física y la habilidad funcional del paciente en un ambiente seguro y con apoyo, así mejorara su confianza y bienestar.
- Ayudar en la pérdida de peso.
En lo que respecta a los programas de tratamiento para fibromialgia en la República de Irlanda, sólo se encontraron 3, en los que solamente 2 incluyen ejercicio debido a la falta de espacio y plantilla disponible en el tercer hospital. Educación y terapia cognitivo-conceptual sí que forman parte de los 3 programas de tratamientos.
Los ejercicios más utilizados en estos programas son los de fortalecimiento y aeróbico, tanto en gimnasio como en piscina. La medida de valoración más utilizada es el Cuestionario de Impacto de Fibromialgia, junto con la Escala de Ansiedad y Depresión Hospitalaria.
Así como existe bibliografía con sugerencias para utilizar medidas de valoración en pacientes de fibromialgia en forma de escalas y cuestionarios, no existe ninguna prueba de valoración física que se utilice de forma rutinaria para estos pacientes.
Hay que hacer notar, que la muestra encuestada no corresponde a la totalidad de los hospitales ni todos los centros de salud en la República de Irlanda ya que membresía en los subgrupos encuestados es voluntaria.
7. CONCLUSIÓN
La fibromialgia es una enfermedad reumatológica crónica compleja que requiere un tratamiento combinado de, al menos, educación, terapia cognitivo-conceptual y ejercicio. La farmacoterapia ayuda en combatir algunos de los síntomas, pero con efectos secundarios.
La población de la República de Irlanda es aproximadamente 4.5 millones de habitantes, de los que aproximadamente un 2% sufren con fibromialgia. Para estos pacientes, solo existen actualmente 3 hospitales que ofrecen programas comprensivos para el tratamiento de la fibromialgia según las directrices recomendadas por la bibliografía, por lo que solo algo más de 100 pacientes al año son tratados correctamente.
Estos programas de tratamiento deben incluir educación sobre la fibromialgia, terapia cognitivo-conductual y ejercicio físico en forma de ejercicio aeróbico y de fortalecimiento. Las medidas de valoración a utilizar deben incluir escalas subjetivas de dolor, funcionalidad emocional y funcional; y medidas objetivas de la forma fisica del paciente si el programa incluye elementos físicos.
Estos programas deben promulgar la independencia y el auto-mantenimiento del paciente, pero a su vez, ofrecer apoyo para conseguir este objetivo.
8. BIBLIOGRAFÍA
Arnold L, Fan J, Russell J, Yunus M, Asim Khan M, Kushner I et al. The Fibromyalgia family study: A genome-wide linkage scan study. Arthitis & Rheumatism. 2013; 65 (4): 1122-1128.
Assis MR, Silve LE, Barros Alves AM, Pessanha AP, Valim V, Fieldman, D et al. A randomized controlled trial of deep water running: clinical effectiveness of aquatic exercise to treat fibromyalgia. Arthitis & Rheumatism. 2006; 55 (1): 57-65.
Bennett R. The Fibromyalgia Impact Questionnaire (FIQ: a review of its development, current version, operating characteristics and uses. Clinical and Experimental Rheumatology. 2005; 23 (S39): S154-S162.
Brosseau L, Wells GA, Tugwell P, Egan M, Wilson KG, Dubouloz CJ, et al. Ottawa panel evidence-based clinical practice guidelines for aerobic fitness exercises in the management of fibromyalgia. Phys Ther. 2008; 88 (7): 857-886.
Bruehl S, Yung Chung O, Ward P, Johnson B. Endogenous opioids and chronic pain intensity: interactions with level of disability. Clin J Pain. 2004; 20 (5): 283-292.
Busch A, Schachter C, Overend T, Peloso P, Barber K. Exercise for fibromyalgia: a systematic review. The Journal of Rheumatology. 2008; 35 (6): 1130-1144.
Crofford LJ, Clauw DJ. Fibromyalgia: where are we a decade after the American College of Rheumatology classification criteria were developed? Arthritis Rheum 2002; 46:1136-8.
Carville SF, Arendt-Nielsen S, Bliddal H, Blotman F, Branco JC, Buskila D, et al. EULAR evidence-based recommendations for the management of fibromyalgia syndrome. Ann Rheum Dis. 2008 Apr;67(4):536-41. Epub 2007 Jul 20.
Carmona L, Ballina J, Gabriel R, Laffon A; EPISER Study Group. The burden of musculoskeletal diseases in the general population of Spain: results from a national survey. Ann Rheum Dis. 2001 Nov;60(11):1040-5.
Crofford L, Rowbotham M, Mease P, Russell J, Dworkin R, Corbin A, et al. Pregabalin for the treatment of fibromyalgia syndrome: results of a randomized, double-blind, placebo-controlled trial. Arthitis &Rheumatism. 2005; 52 (4): 1264-1273.
Demirbag C, Oguzoncul F. Effects of education and exercise on pain, depression and quality of life in patients diagnosed with fibromyalgia. HealthMED. 2012; 6 (3).
Dobkin P, Abrahamowicz M, Fizcharles MA, Dritsa M, Da Costa D. Maintenance of exercise in women with fibromialgia. Arthitis & Rheumatism. 2005; 15: 724-731.
Dobkin P, Da Costa D, Abrahamowicz M, Dritsa M, Du Berger R, Fizcharles MA. Adherence during and individualized home based 12-week exercise program in women with fibromialgia. The Journal of Rheumatology. 2006; 33 (2): 333-341.
Dworkin R, Turk D, Farrar J, Haythornwaite J, Jensen M, Katz N, et al. Core outcome measures for chronic pain clinical trials: IMMPACT recommendations. Pain. 2005; 113: 9-19.
Fietta P, Fietta P, Manganelly P. Fibromyalgia and pschiatric disorders. Acta biomed. 2007; 78 (2): 88-95.
Gowans SE, deHueck A, Voss S, Silaj A, Abbey SE, Reynolds WJ. Effect of a randomized, controlled trial of exercise on mood and physical function in individuals with fibromialgia. Arthitis care & Research. 2001; 45: 519-529.
Hassett AL, Gervirtz. Non- pharmacological treatment for fibromyalgia: patient education, cognitive-behavioural therapy, relaxation techniques and complementary and alternative therapy. Rheumaic Disease.Clinics of North America. 2009; 35 (2): 393-407.
Hauser W, Arnold B, Eich W, Felde E, Flügge C, Henningsen P, et al. Management of fibromyalgia syndrome – an interdisciplinary evidence-based guideline. Ger Med Sci. 2008; 6:14.
Hauser W, Klose P, Langhorst J, Moradi B, et al. (2010). Efficacy of different types of aerobic exercise in fibromyalgia syndrome: a systematic review and meta-analysis of randomised controlled trials. Arthritis Research and Therapy 2010; 12(3):R79.
https://www.cdc.gov/physicalactivity/everyone/guidelines/adults.html [Accedido el 8 de Mayo 2013]
https://universityhospital.kramesonline.com/Spanish/HealthSheets/3,S,85786
[Accedido 27/4/13]
Hoffman M, Hoffman DR. Does areobic exercise improve pain perception and mood? A review of the evidence related to healthy and chronic pain invididuals. Current Pain and Headaches Reports. 2007; 11: 93-97.
Holton KF, Kindler LL, Jones KD. Potential dietary links for central sensitization in fibromialgia: past reports, future directions. Rheumatic disease Clinics of North America. 2009; 35 (2): 409-420.
Jones KD, Lipton G. Exercise interventions in fibromyalgia: clinical applications from the evidence. Rheumatic disease. Clinics of North America. 2009; 35 (2): 373-391.
Martinez-Lavin M. Fibromyalgia as a sympathetically maintained pain syndrome. Current Pain and Headache Reports. 2004; 8 (5): 385-389.
Mease P. Fibromyalgia syndrome: review of clinical presentation, pathogenesis, outcome measures and treatment. The Journal of Rheumatology. 2005; 75: 6-21.
Mease P, Arnold L, Bennett R, Boonen A, Buskila D, Carville S, et al. Fibromyalgia syndrome. The Journal of Rheumatology. 2007; 34: 1415-1425.
Mease P, Russell J, Arnold L, Florian H, Young J, Martin S et al. A randomized, double-blind, placebo controlled, phase III trial of pregabalin in the treatment of patients with fibromyalgia. J Rheumatol. 2008; 35: 502-514.
Meeus M, Nijs J, Elsemans KS, Truijen S, De Meirleir K. Development and properties of the Dutch Neurophysiology of pain test in patients with chronic fatigue syndrome. Journal of Musculoskeletal Pain.2010; 18 (1):58-65.
National Pain Strategy. Australia. 2010. www.painsummit.org.au [Accedido 8 Mayo de 2013].
Nichols D, Glenn T. Effects of aerobic exercise on pain perception, affect and level of disability in individuals with fibromialgia. Phys Ther. 1994; 74: 327-332.
Nijs J, van Wilgen P, Van Oosterwijck J, van Ittersum M, Meeus M. How to explain central sensitizacion to patients with “unexplained” chronic Musculoskeletal pain: Practice guidelines. Manual Therapy. 2011; 16: 413-418.
Nuesch E, Hauser W, Bernardy K, Barth J, Juni P. Comparative efficacy of pharmacological and non-pharmacological interventions in fibromialgia syndrome: network meta-analysis. Ann Rhem Dis. 2013; 72:955-962.
Oh T, Hoskin T, Luedtke C, Weingarten T, Vincent A, Kim C et al. Predictors of clinical outcomes in Fibromyalgia after a brief interdisciplinary treatment program: a single centre experience. American Academy of Physical Medicine and Rehabilitation. 2012; 4: 257-263.
Ortega Pérez A. La fibromialgia puede desencadenarse a consecuencia de un traumatismo. Cuadernos de Medicina Forense Nº 38 - Octubre 2004.
Pagel JF, Parnes B. Medications for the treatment of sleep disorders: an overview. J Clin Psychiatry. 2001; 3(3): 118-125.
Perrot S, Javier RM, Marty M, Le Jeunne C, Laroche F, CERD. Is there any evidence to support the use of anti-depressants in painful rheumatological conditions? Systematic review of pharmacological and clinical studies. Rheumatology. 2008; 47: 1117-1123.
Ramsay C, Moreland J, Ho M, Joyce S, Walker S, Pullar T. An observer-blind comparison of supervised and unsupervised aerobic exercise regimens in fibromialgia. Rheumatology. 2000; 39: 501-505.
Redondo JR, Justo CM, Moraleza FV, Velayos YG, Puche JJO, Zubero JR, et al. Long-term efficacy of a therapy in patients with fibromyalgia: a physical exercise-based program and a cognitive-behaviural approach. Arthitis & Rhaumatism. 2004; 15: 184-192.
Rossy LA, Buckelew SP, Dorr N, Hagglund KJ, Thayer JF, McIntosh MJ, et al. A meta-analysis of fibromyalgia treatment interventions. Annals of Behavioural Therapy. 1999; 21 (2): 180-191.
Ryan S, Campbell A. Fibromyalgia Syndrome En: ABC of Rheumatology. 4th edition. Wiley. 2010.
Salmon P. Effects of Physical Exercise on Anxiety, Depression and Sensitivity to Stress - A Unifying Theory. Clinical Psychology Review, 2001; 21 (1): 33-61.
Sim J, Adams N. Systematic review of randomized controlled trials of non-pharmacological interventions for fibromyalgia. Clinical Journal of Pain. 2002; 18 (5: 324-336.
Thomas E, Blotman F. Aerobic exercise in fibromialgia: a practical review. Rhaumatol Int. 2010; 30: 1143-1150.
Valim V, Oliveira L, Suda A, Silva L, de Assis M, Neto B, et al. Aerobic fitness effects in fibromialgia. The Journal of Rheumatology. 3003; 30: 1060-1069.
Van Ooterwijck J, Meeus M, Paul L, De Schryver M, Pascal A, Lambrecht L. Pain physiology education improves health status and endogenous pain inhibition in Fibromyalgia: A double-blind randomized controlled trial. Clinical journal of pain. 2013 [Epub ahead of print]
Wallace D, Hallegua D. Fibromyalgia: The gastrointestinal link. Current Pain and Headache Reports 2004; 8 (5):364-368
Walsh J. Enhancement of Slow Wave Sleep: implications for insomnia. Journal of Clinical Sleep Medicine. 2009. Supplement;5 (2): S27-S32.
Wilson B, Spencer H, Kortebein P. Exercise recommendations in patients with newly diagnosed fibromyalgia. American Academy of Physical Medicine and Rehabilitation. 2012; 4: 252-255.
Wolfe F, Ross K, Anderson J. The prevalence and characteristics of fibromyalgia in the general population. Arthritis Rheum 1995;38:19-28.
Wolfe F, Clauw DJ, Fitzcharles MA, Goldenberg DL, Katz RS, Mease P, et al. The American College of Rheumatology preliminary diagnostic criteria for fibromyalgia and measurement of symptom severity. Arthritis Care Res,2010;62:600-10.
Wolfe F, Brähler E, Hinz A, Hauser W. Fibromyalgia Prevalence, Somatic Symptom Reporting, and the Dimensionality of Polysymptomatic Distress: Results From a Survey of the General Population. Arthritis Care & Research. 2013 May; 65 (5):777–785.
9. APÉNDICES
APÉNDICE 1
Nuevos Criterios Preliminares para el
Diagnóstico Clínico de la Fibromialgia
Índice de Dolor Generalizado – Widespread Pain Index (WPI)

Wolfe F, Clauw DJ, Fitzcharles MA, Goldenberg DL, Katz RS, Mease P, Russell AS, Russell IJ, Winfield JB, Yunus MB. The American College of Rheumatology preliminary diagnostic criteria for fibromyalgia and measurement of symptom severity. Arthritis Care Res,2010;62:600-10.
Ponga una cruz sobre cada área en la que ha sentido dolor durante la semana pasada, teniendo en cuenta que no debe incluir Dolores producidos por otras enfermedades que sepa que sufre (artritis, lupus, artrosis, tendinitis, etc.):
Cintura Escapular Izquierda Pierna Inferior Izquierda
Cintura Escapular Derecha Pierna Inferior Derecha
Brazo Superior Izquierdo Mandíbula Izquierda
Brazo Superior Derecho Mandíbula Derecha
Brazo Inferior Izquierdo Pecho (Tórax)
Brazo Inferior Derecho Abdómen
Nalga Izquierda Cuello
Nalga Derecha Espalda Superior
Pierna Superior Izquierda Espalda Inferior
Pierna Superior Derecha
Cuente el número de áreas que ha marcado y anótelo aquí: ___________
Observará que el valor WPI oscila entre 0 y 19.
Índice de Gravedad de Síntomas
(Symptom Severity Score – SS Score)
SS-Parte 1
Indique la gravedad de sus síntomas durante la semana pasada, utilizando las siguientes escalas, que se puntúan del 0 (leve) al 3 (grave):
1. Fatiga
0 = No ha sido un problema
1 = Leve , ocasional
2 = Moderada , presente casi siempre
3 = Grave, persistente, he tenido grandes problemas
2. Sueño no reparador
0 = No ha sido un problema
1 = Leve , intermitente
2 = Moderada , presente casi siempre
3 = Grave, persistente, grandes problemas
3. Trastornos Cognitivos
0 = No ha sido un problema
1 = Leve , intermitente
2 = Moderada , presente casi siempre
3 = Grave, persistente, grandes problemas
Sume el valor de todas las casillas marcadas y anótelo aquí: ____________
Observará que el valor SS-Parte 1 oscila entre 0 y 9.
Índice de Gravedad de Síntomas
(Symptom Severity Score – SS Score)
SS-Parte 2
Marque con una cruz los síntomas que ha sufrido durante lasemana pasada.
Dolor muscular Pitidos al respirar (sibilancias)
Síndrome de Colon Irritable Fenómeno de Raynaud
Fatiga / agotamiento Urticaria
Problemas de comprensión o memoria Zumbidos en los oídos
Debilidad muscular Vómitos
Dolor de cabeza Acidez de estómago
Calambres en el abdomen Aftas orales (úlceras)
Entumecimiento / hormigueos Pérdida o cambios en el gusto
Mareo Convulsiones
Insomnio Ojo seco
Depresión Respiración entrecortada
Estreñimiento Pérdida de apetito
Dolor en la parte alta del abdomen Erupciones / Rash
Nauseas Intolerancia al sol
Ansiedad Trastornos auditivos
Dolor torácico Moretones frecuentes (hematomas)
Visión borrosa Caída del cabello
Diarrea Micción frecuente
Boca seca Micción dolorosa
Picores Espasmos vesicales
Cuente el número de síntomas marcados, y anótelo aquí: ______________________
Si tiene 0 síntomas, su puntuación es 0
Entre 1 y 10, su puntuación es 1
Entre 11 y 24, su puntuación es 2
25 o más, su puntuación es 3
Anote aquí su puntuación de la SS-Parte 2 (entre 0 y 3): ______________________
Suma de su puntuación SS-Parte 1+ SS-Parte 2 = ____________________________
Compruebe que la puntuación se encuentre entre 0 y 12 puntos.
APÉNDICE 2
Dear Physiotherapist,
My name is Maria Galve Villa. I’m a Physiotherapist working in the Rheumatology Rehabilitation Unit (RRU) in Our Lady’s Hospice and Care Services in Dublin.
In recent years there has been a sizeable increase in the number of patients admitted to our unit with chronic pain conditions, including Fibromyalgia syndrome (FMS). There is considerable evidence to suggest that self-management and education is critical for those with chronic pain, especially when it comes to cardiovascular activity.
The physiotherapy staff in the RRU are about to embark on a new programme for our patients with FMS involving pain education classes, strength/conditioning classes and cardiovascular classes.
In order to assure quality and best practice, and as part of a physiotherapy conversion programme from physiotherapy diploma to degree to be completed in May 2013, I am writing to all Physiotherapy Managers in Republic of Ireland hospitals to find out if they run similar programmes for their chronic pain or FMS patients/clients.
If so, I would be very appreciative if you could answer the following six questions
before APRIL 23rd:
- Name of Hospital and unit running classes
…………………………………………………………………………………
…………………………………………………………………………………
…………………………………………………………………………………
- Types of diagnoses of patients attending the classes
…………………………………………………………………………………
…………………………………………………………………………………
…………………………………………………………………………………
………………………………………………………………………………....
- Can you briefly describe the FMS programme (length, number of sessions, ratio staff: patients, other professionals involved, times run/year, outcome measures etc)
…………………………………………………………………………………
…………………………………………………………………………………
…………………………………………………………………………………
………………………………………………………………………………....
………………………………………………………………………………....
- Types of exercises used in your programme (please be as precise as possible).
…………………………………………………………………………………
…………………………………………………………………………………
…………………………………………………………………………………
………………………………………………………………………………....
………………………………………………………………………………....
………………………………………………………………………………....
- Why have you chosen the above exercises (i.e. research, space limitations, equipment limitations, etc)?
…………………………………………………………………………………
…………………………………………………………………………………
…………………………………………………………………………………
………………………………………………………………………………....
………………………………………………………………………………....
- Does your hospital run education sessions for any other chronic musculoskeletal conditions? If so, can you please provide further details?
…………………………………………………………………………………
…………………………………………………………………………………
…………………………………………………………………………………
………………………………………………………………………………....
If you have any questions, you can contact me on 01- 406 87 40 or Margaret McMahon (Physiotherapist Manager) on 01- 406 87 32.
If you are prepared to be contacted for more information, please provide your contact details here:
………………………………………………………………………………………………........................................................................................................................................
Thanking you in advance.
Kind regards,
Maria Galve Villa, MISCP, MSc
APÉNDICE 3
10. ANEXOS
ANEXO 1
ANEXO 2
PRUEBA DE CONOCIMIENTOS DE LA FISIOLOGÍA DEL DOLOR
(Meeus et al, 2010) Adaptado y reproducido con permiso.
Verdadero Falso NS/NC
Cuando una parte de su cuerpo está herido, receptores
especiales del dolor transmiten el mensaje de dolor al cerebro. #
El dolor se produce cuando uno se lesiona. #
El tiempo y la intensidad del dolor coincide con el número
de señales en los nociceptores (receptores de peligro). #
Los nervios tienen que conectar una parte del cuerpo al
cerebro para que esa parte del cuerpo sienta dolor. #
En el dolor crónico, el sistema nervioso central se vuelve
más sensible a la nocicepción (senales de peligo). #
El cuerpo le dice al cerebro cuando tiene dolor. #
El cerebro envía mensajes a la médula espinal. Esto,
pueden aumentar la nocicepción (senales de peligro) que
suben por la médula. #
El cerebro decide cuándo tendrás dolor. #
Los nervios se adaptan aumentando su nivel de excitación. #
Dolor crónico significa que una lesión no ha sanado
completamente. #
Lesiones más graves siempre resultan en peor dolor. #
Cuando uno se lesiona, el medio ambiente que ocurre no
tiene efecto en la cantidad de dolor experimentado. #
Es posible tener dolor y no saberlo. #
Cuando uno se lesiona, los productos químicos en el tejido
pueden hacer a los nervios más sensibles. #
En el dolor crónico, las sustancias químicas asociadas
con el estrés puede activar directamente las vías de
nocicepción (receptores de senales de peligro). #
Los términos en paréntesis se utilizan para los pacientes. Marca # indica la respuesta correcta. Abreviaturas: NS/NC =no sabe/no contesta.
ANEXO 3
TABLA DE EJERCICIOS
Calentamiento Dinámico (5-8 Minutos) En posición de pie:
Caminar sobre el terreno
Andar de puntillas sin moverse
Andar sobre los talones sin moverse
Paso lateral cruzando las piernas en ambos sentidos
Rodillas al pecho o skipping
Sentadillas
En combinación con cualquiera de los siguientes movimientos del brazo (comenzar sin mancuernas y aumentar el peso progresivamente):
Elevación de brazos hacia adelante a 90°
Elevación de brazos lateral a 90°
Flexión de codo
Flexión de hombros empezando con los codos flexionados
Ejercicio de fortalecimiento de pectorales en decúbito supino (press de banca)
Movimiento de puñetazos en varias direcciones
Cuerpo de clase de ejercicio (60 minutos). Los pacientes pueden aumentar o disminuir la intensidad del ejercicio y descansar, si es necesario, unos minutos.
Cinta de correr cuesta arriba (10 minutos)
Estocadas (zancadas) + / - mancuernas (3 minutos)
Puente en supino + / - movimiento del brazo (3 minutos)
Sentadillas + / - flexiones de bíceps (3 minutos)
Bicicleta estática (10 minutos)
Subir y bajar un escalón (aeróbic step) (3 minutos)
Plank lateral para musculatura abdominal (1/2 o completa). Media plank: paciente en decúbito lateral, elevando el tronco con rodilla inferior y codo inferior. Plank completa: paciente en decúbito lateral elevando el cuerpo con el tobillo y el codo inferior (3 minutos)
En posición de apoyo en 4 puntos de rodillas (3 minutos):
- Flexiones
- Plank (elevación del cuerpo con pies y codos)
- Elevaciones de piernas
- Elevaciones de brazo
Bicicleta elíptica (10 minutes)
Elevaciones de brazos laterales con mancuernas (3 minutos)
Ejercicio “insectos muertos” para musculatura abdominal. En supino, el paciente realiza flexión de ambas caderas con las rodillas a 90° a la vez que eleva los brazos hacia el techo. (3 minutos)
Press de banca con mancuernas (3 minutos)
NOTA: si el paciente no puede/desea hacer la bicicleta elíptica, hay otra bicicleta estática disponible.
Enfriamiento. Estiramientos estáticos (5-10 Minutos). Cada estiramiento se debe mantener durante 15-30 segundos.
Isquiotibiales
Cuádriceps
Gemelos
Glúteos
Abductores
Tríceps
Pectorales
Dorsal largo y extensión de columna torácica
Relajación en supino o en sedestación (5 minutos)
ANEXO 4
TABLA DE EJERCICIOS DE FISIOTERAPIA ACUÁTICA
Ejercicio 1: Corre sin moverte de tu sitio.
Ejercicio 2: En posición de sentadillas, con la espalda contra la pared, abre y cierra los brazos en la superficie del agua.
Ejercicio 3: Mueve las piernas como si estuvieras nadando boca abajo o arriba.
Ejercicio 4: Coge una tabla de piscina con las dos manos y métela dentro del agua en posición vertical, en posición de sentadillas, con la espalda contra la pared, mueve los brazos hacia delante y atrás.
Ejercicio 5: Abre y cierra la pierna derecha.
Ejercicio 6: En posición de sentadillas, con la espalda contra la pared, mueve los brazos adelante y atrás.
Ejercicio 7: Abre y cierra la pierna izquierda.
Ejercicio 8: Gira tu cuerpo de un lado a otro con los brazos extendidos.
Ejercicio 9: Sube y baja el escalón.
Ejercicio 10: Flexiones de pie contra la pared.
Ejercicio aeróbico: Con un dispositivo de flotación, cada paciente realizará movimientos con los miembros inferiores de tipo bicicleta o esquí.

