Autora: Hélène BANTI
Universidad de Zaragoza, Facultad de Ciencias de la Salud


RESUMEN
Introducción. Entre el 50 y el 85% de los pacientes amputados experimentan dolor de miembro fantasma (DMF). Es un dolor que el paciente localiza en la parte del cuerpo que ha sido amputada. Tras la amputación, el área cortical correspondiendo a la parte amputada está desaferenciada aunque sigue emitiendo eferencias nerviosas. En otras palabras, para el cerebro el miembro sigue existiendo pero los sentidos afirman lo contrario y esta incongruencia provocaría el DMF. La terapia de espejo consiste en ver el reflejo del miembro sano en un espejo como si fuese el amputado, lo que crea cierta congruencia entre eferencias e información visual y alivia el dolor. Metodología. En este trabajo se estudian dos casos clínicos con DMF tras una amputación de miembro inferior y en un tercer caso de amputación de miembro superior en el cual buscamos mantener la función del brazo para el uso posterior de una prótesis mioeléctrica. En todos los casos se aplica un tratamiento de 15 minutos de terapia de espejo diario. Resultados. Aplicada la terapia de espejo, en los dos primeros casos aumentó el umbral de DMF en un mes. En el tercer caso, la terapia de espejo permitió mantener un buen esquema neuromotor de la raíz del miembro amputado en espera de la prótesis.
INTRODUCCIÓN
No existen datos oficiales de la prevalencia de amputados al año en España, pero un estudio del Dr. Molino González citaba una prevalencia para la comunidad de Madrid de 4,51 amputados de miembro inferior para 100.000 habitantes en el año en el 1997 y de 8,08/100.000 habitantes / año en el 2005; este aumento puede explicarse por la alta prevalencia de enfermedades cardiovasculares. [1]
Las principales causas de amputaciones son por orden: las enfermedades cardiovasculares como arteriopatías y diabetes mellitus en un 75 a 85%, los traumatismos, las infecciones, los tumores y los defectos congénitos. La amputación de miembro superior es menos frecuente que la de miembro inferior con una relación del 1/10 [2;7].
Se estima que el 50 o incluso 85% de los pacientes amputados sufren dolor de miembro fantasma (DMF) [3], aunque algunos estudios afirman que más del 90% lo sufre en algún momento tras la amputación [4]. Difiere del dolor en el muñón porque el paciente siente con precisión el dolor en la parte del cuerpo que ya no tiene. Se describe por primera vez en el siglo XVI, pero el nombre de DMF y la primera descripción clínica se atribuye a Silas Weir Mitchell en 1872 [5;7;8]. En los anexos I y II se exponen los factores de riesgo para sufrirlo [5].
En la mitad de los casos aparece en las 24 horas que siguen la intervención [6]. Existen dos picos de aparición: durante el primer mes postquirúrgico y al año de la amputación. Suele remitir lentamente de forma natural pero no siempre desaparece totalmente. Un estudio de Sherman et Al. afirma que más del 70% de los pacientes amputados que sienten DMF lo siguen sintiendo 25 años después de la amputación [8].
Tras considerarlo como una enfermedad psiquiátrica [5], a día de hoy las investigaciones apuntan a un origen neurológico. Se ha demostrado que la amputación da lugar a una serie de cambios en el sistema nervioso central que cursa con un proceso de reorganización cortical. Las diferentes partes del cuerpo tienen una representación sensitiva y motora en la corteza cerebral como se ve en el mapa somatotópico del cerebro humano (Fig. 1). A nivel cortical, el área que representa la parte amputada sufre una desaferenciación puesto que deja de recibir información de ésta. Al quedar desaferenciada, las áreas corticales adyacentes la invaden en la reorganización cortical, por lo cual recibe aferencias de otras partes del cuerpo de difícil interpretación (Fig.2) [9].
Figura 1. Mapa somatotópico: Esquema del mapa cortical en el cual se ven reflejadas las diferentes partes del cuerpo.
A.
B.
Figura 2. Reorganización cortical. Después de sufrir la amputación, la zona de la corteza sensitivomotora que representa el miembro amputado está desaferenciada (A) y las áreas adyacentes empiezan a invadirla en el proceso de reorganización cortical (B).
Las eferencias motoras que proceden del área cerebral del miembro amputado tienen lugar sin el retrocontrol de las aferencias sensoriales de dicho miembro para confirmar si el movimiento ha tenido lugar o no. Se crea una situación de incongruencia puesto que existen eferencias que confirman la existencia del miembro y sin embargo las aferencias sensitivas tales como la vista, la propiocepción y exterocepción demuestran que dicho miembro no existe. Esta incongruencia, junto a la reorganización cortical generan una sensación dolorosa o DMF [8;9;10].
La terapia de espejo fue desarrollada por Ramachandran and Rogers en 1998 [8]y consiste en mirar el reflejo del miembro sano en un espejo, creando la ilusión de estar viendo el miembro amputado (Fig. 3). Gracias a la presencia de neuronas espejo que se activan en el cerebro al realizar una tarea, pensar en ella u observar a alguien realizarla, cuando el paciente mira el espejo cree ver el miembro amputado y se activan las correspondientes áreas corticales [12]. Se crea un feedback visual que engaña al SNC, restableciendo la conexión entre la experiencia visual, la intención de movimiento y la propiocepción de la parte amputada [6;7;8]. Se restablece el bucle sensitivo-motor, brindando alivio parcial o total del DMF.
A.
B.
Figura 3. Terapia de espejo: colocando mano/antebrazo (A) o pierna (B) no afectados de forma perpendicular a un espejo, se consigue ver el reflejo como si fuese el miembro amputado.
El estudio de Maclver et al., 2008 [10] evidencia la presencia de la reorganización cortical en un paciente amputado y su disminución al trabajar con terapia de espejo junto al descenso del DMF (fig.4).

Figura 4 adaptada de [10]. Se observa en la tomografía, vista transversal y axial, cómo se activan de forma bilateral las áreas correspondientes a la mano cuando un paciente y una persona sana realizan un movimiento con la mano no afecta/izquierda y cuando lo hace mirando su reflejo en el espejo, como si fuese la amputada/derecha. Podemos ver cómo la reorganización cortical corresponde con un aumento del área que se activa al trabajar con la mano. Destaca que después del tratamiento con terapia de espejo, las áreas que se activan son más pequeñas. Esta imagen cerebral confirma que la terapia de espejo participa en disminuir el fenómeno de reorganización cortical.
Hoy en día existen muchas opciones terapéuticas para tratar al DMF: tratamiento farmacológico, técnicas no invasivas e incluso la cirugía (ver anexo III); sin embargo ninguna es realmente satisfactoria puesto que los resultados varían mucho de un paciente a otro [5;6;13;14].
OBJETIVOS
Disminuir o anular el Dolor de Miembro Fantasma en pacientes amputados haciendo uso de la terapia de espejo.
METODOLOGÍA
Diseño de estudio
Estudio de casos clínicos, de tipo longitudinal y prospectivo.
Variables
● Variable independiente
- La aplicación de tratamiento con terapia de espejo.
● Variables dependientes
- El dolor - Variable organísmica de tipo cuantitativa discreta.
- El tiempo pasado sin tener dolor – Variable respuesta de tipo cuantitativa continua.
- El estado anímico – Variable organísmica de tipo cualitativa ordinal.
● Valoraciones de las variables dependientes
Dolor. La valoración se realiza mediante la Escala de Likert [anexo IV].
Tiempo pasado sin dolor. Es la medición de la dimensión temporal del dolor. Se trata de una variable cuantitativa continua.
Estado anímico. Es una variable cualitativa ordinal puesto que se le propone al paciente cuatro respuestas ordenadas, [anexo V]. Permite tener una valoración biopsicológica del paciente, poniendo de manifiesto la relación entre dolor y estado emocional del paciente.
En los casos 1 y 2 las mediciones de dichas variables se han realizado a diario.
Valoración
En la primera sesión se realiza la valoración del paciente para poder incluirlo en el estudio y se le explica en qué consiste la terapia de espejo.
Los criterios para incluir a los pacientes al estudio son:
- Amputación parcial o total de un miembro.
- Sensación dolorosa presente en la parte del miembro que ha sido amputada (DMF) y/o
- Necesidad de mantener ó recuperar un esquema motor del lado afecto.
Para ello se realiza una entrevista en la cual se pregunta por las características espaciales, temporales y físicas del dolor con el fin de averiguar que se trata de DMF y no de dolor en el muñón ni de una sensación de miembro fantasma. Además se le entrega al paciente una hoja de consentimiento informado que firma para demostrar que acepta formar parte del estudio en conocimiento de sus características.
Caso 1
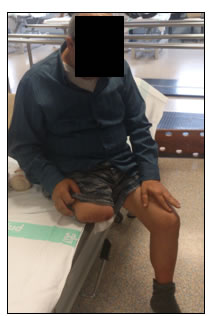
Paciente de 58 años con cardiopatía, amputado de la pierna derecha a nivel supracondíleo el 20-12-2012 debido a una isquemia crónica de grado IV con necrosis de los dedos 3º, 4º y 5º y cara dorsal y externa del pie (Fig. 5).
Sintió DMF desde la amputación. Los primeros cuatro días era una sensación de picor y luego se manifestó por un dolor más intenso en el pie. Cuando se inició el tratamiento, el día 22-01-2013, treinta y tres días después de la amputación, puntuaba su dolor en un 6/10 en la escala de Likert, diciendo que anteriormente tenía un dolor más intenso todavía.
A pesar de tener un nivel de amputación alto (supracondíleo) refería DMF en el pie y en absoluto en pierna o muslo. Antes de la amputación estuvo un año con muchos dolores en el pie debido a la isquemia y la necrosis.
El paciente recibe Lyrica® como antálgico en su tratamiento.
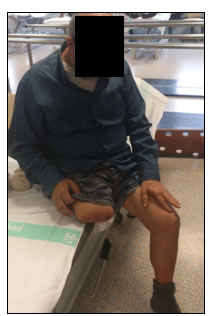
Figura 5. Caso 1. Paciente de 58 años con amputación supracondílea derecha.
Caso 2
Paciente de 51 años que sufre de diabetes Mellitus de tipo II, amputado a nivel infracondíleo el 27-12-2012 por una isquemia crónica de grado IV en el miembro inferior izquierdo (Fig.6). Sufre de pluripatología que influye mucho en su ánimo y el buen desarrollo del tratamiento, puesto que fue intervenido quirúrgicamente varias veces en cuatro meses (insuficiencia renal crónica, EPOC, con angioplastias y amputaciones…).
Sufrió DMF desde el momento de la amputación. Lo describía como un dolor eléctrico, continuo y que no disminuía en ningún momento e incluso aumentaba por la noche. Se encontraba mal de ánimo y pesimista.
El dolor se localizaba en el pie, sobre todo en el dorso, el empeine y el tobillo, aunque a veces lo sentía también en el tercio distal de la tibia.
Refería que antes de la amputación estuvo varios meses con mucho dolor en los pies debido a la isquemia, que casi no le permitía caminar.
El paciente recibía medicación para el dolor: Lyrica®, Neurontin® y Nolotil®.
Se inició el tratamiento de terapia de espejo el día 22.01.2013, veintiséis días después de la amputación.

Figura 6. Caso 2. Paciente de 51 años con amputación infracondílea izquierda.
Plan de intervención con la terapia de espejo en amputación de miembro inferior (Caso 1 y 2)
El plan de intervención consistió en una sesión de 15 minutos diaria de terapia de espejo, aunque cabe destacar que el paciente del caso 1, realizaba terapia de espejo en su casa por las tardes.
- Colocación del espejo perpendicular al cuerpo de manera que el paciente pueda ver el reflejo de su pierna no afectada en lugar de la pierna amputada (Fig. 7).
- Ejercicios de flexo-extensión de rodilla en cadena cinética abierta con la pierna sana, mirando la imagen del espejo. Da información propioceptivo-cinética al cerebro de que la pierna amputada se está moviendo.
- Golpeteo por el propio paciente en su pierna sana, mirando la imagen del espejo (Fig. 8). Aporta una información exteroceptiva.
- Movimientos de flexión plantar / dorsal de tobillo en cadena cinética cerrada, mirando la imagen del espejo.
- Movimientos de flexión plantar / dorsal y circunducción de tobillo en cadena cinética abierta, mirando la imagen del espejo.
Es imprescindible que el paciente mire la imagen del espejo y no el miembro que se está moviendo cuando realiza los ejercicios, para que se cree la ilusión de ver por completo el miembro amputado.
A. B.
B.
Figura 7. Colocación del espejo perpendicular al cuerpo (A) para ver el reflejo de la pierna no afectada en lugar de la pierna amputada (B).
A. 1. B.
B.
Figura 8. Golpeteo que realiza el paciente en su pierna sana, mirando la imagen del espejo.
Existen gafas para la terapia de espejo como las de la marca comercial Prismglasses ®.
Cuentan con un sistema de espejos que permite ver en simetría. Por ejemplo si el paciente está amputado de la pierna derecha, al colocar las gafas verá todo lo de la parte izquierda en el lado derecho (Fig. 9).
Las utilizamos con el paciente del caso 1 (Fig. 10), y le resultó más fácil de imaginar la pierna amputada que con los simples espejos, ya que se limita el campo visual al área de interés.
A. B.
B.
Figura 9. Gafas PrismGalsses® (A) y lo que ve un paciente en el caso de una amputación del pie izquierdo, al mirar su pie derecho ve el izquierdo de forma totalmente simétrica (B).

Figura 10. Paciente del caso 1 utilizando las gafas para ver por espejo la pierna izquierda que está amputada.
Caso 3
Paciente de 35 años amputado a nivel distal del antebrazo derecho como consecuencia de un accidente laboral que provocó el desgarro de la mano y muñeca el día 5-11-2012 (Fig.11).
Se inició el tratamiento con espejo el 15-11-2012, diez días después de la amputación. Los primeros días tenía la sensación de tener unos dedos dormidos, parestesias que desaparecieron en la primera semana, sin embargo persistió un dolor tipo eléctrico en el muñón.
Por prevenir la aparición del DMF se empezó a trabajar de forma muy pronta con la terapia de espejo, ya que uno de los picos de aparición del DMF es el mes que sigue la amputación.
Es importante destacar que este paciente estaba en la espera de recibir una prótesis mioeléctrica que funciona a partir de las contracciones de los músculos del antebrazo, por lo cual era imprescindible mantener el esquema neuromotor de la mano, así como el trofismo y la función muscular de los músculos del antebrazo.

Figura 11. Paciente de 35 años con amputación distal del antebrazo derecho
Plan de intervención con terapia de espejo en amputación de miembro superior:
El plan de intervención consistía en una sesión de 15 minutos diaria de terapia de espejo.
- Colocación del miembro amputado dentro de la caja de espejos. Se dispone de una caja especial en la cual se coloca el brazo amputado para esconderla de la vista del paciente. Además tiene un espejo en su cara lateral para poder ver el reflejo del brazo no afectado (Fig.12).
- Realización de movimientos con los dedos y la mano mirando el reflejo en el espejo.
- Ejercicios de manipulación de cubos de madera con las diferentes pinzas (pulgar - índice, pulgar - dedo medio, pulgar - anular, pulgar - meñique).
- Realización de diferentes formas con los cubos (columnas, pirámides)
A. B.
B. 
Figura 12. Colocación del antebrazo amputado dentro de la caja de espejos (A) para ver el reflejo del antebrazo no afectado en lugar del amputado y trabajar los músculos del antebrazo (B).
DESARROLLO
Evolución y seguimiento
Caso 1
El primer día, el paciente puntuó su dolor en 6/10 en la escala de Likert y estuvo 1 hora y media sin tener DMF después de la sesión de terapia de espejo. En todas las sesiones decía que durante el ejercicio no sentía DMF.
A lo largo de los días de terapia de espejo la intensidad del dolor fue disminuyendo, conforme el tiempo sin sufrir DMF aumentaba (Tablas I y II). Durante dos semanas, del día 28.01.2013 hasta el 11.02.2013, aunque la intensidad iba disminuyendo, seguía sintiendo DMF por las noches.
El día 12-02-2013, veinticuatro días después de haber empezado la terapia de espejo, el paciente llegó a una puntuación de dolor de 0/10 en la escala de Likert, y no volvió a presentar DMF en ningún momento.
A pesar de no sentir DMF siguió trabajando con espejos durante dos semanas. El día 04-03-2013, o cuarenta y siete días después de haber empezado la terapia de espejo nos informó que había dejado de practicarla en su casa, puesto que no presentaba ningún tipo de DMF.
Podemos valorar cómo la disminución del dolor se acompañó de una mejoría de ánimo, ya que a partir del día ocho de marzo, siempre indicó estar “muy bien” (tabla III).

Tabla I. Evolución de la intensidad del dolor según la escala de Likert a lo largo de los días con la terapia de espejo

Tabla II. Tiempo pasado en horas sin DMF después de la terapia de espejo

Tabla III. Evolución del estado de ánimo del paciente a lo largo de los días de tratamiento con terapia de espejo. 1 = Muy mal, 2= Mal, 3= Bien, 4= Muy bien
Caso 2
En la primera sesión puntuó su dolor en un 10 “o más”, en la escala de Likert. Lo vivía, según sus palabras, como “un suplicio o una tortura”, puesto que no encontraba manera de aliviar el dolor.
Desde la primera sesión obtuvimos buenos resultados ya que durante el trabajo con el espejo no tenía DMF y estuvo ocho horas sin DMF después de ésta.
Se consiguió un notable descenso del dolor a partir del 28-01-2013 ya que llegamos a una puntuación de 5/10 en la escala de Likert, es decir la mitad de la puntuación inicial en solamente una semana. Los resultados en cuanto a la evolución de la intensidad del dolor y del tiempo pasado sin DMF se presentan en las tablas IV y V. Como en el caso 1, sufría más DMF durante la noche.
La pluripatología del paciente dificultó el trabajo puesto que cada dos días acudía a diálisis y siempre le ponía de mal humor y correspondía con una menor duración de alivio del DMF. Además, a lo largo del estudio el paciente pasó por dos operaciones, los días 25-01-2013 y 02-02-2013, lo que interrumpió el trabajo durante varios días. Su condición mórbida tuvo una influencia negativa en su estado de ánimo, sin embargo podemos ver que en los últimos días de trabajo con los espejos, conforme el DMF iba disminuyendo en intensidad y frecuencia su ánimo también mejoraba (tabla VI). El día 15-03-2013 cambió de centro asistencial, lo que puso fin a nuestro trabajo en común sin llegar a la desaparición total del dolor.

Tabla IV. Evolución de la intensidad del DMF según la escala de Likert a lo largo de los días con la terapia de espejo

Tabla V. Tiempo en horas pasado sin DMF después de la terapia de espejo.

Tabla VI. Evolución del estado de ánimo del paciente a lo largo de los días de tratamiento con terapia de espejo. 1 = Muy mal, 2= Mal, 3= Bien, 4= Muy bien
Caso 3
En un mes y medio de trabajo diario con terapia de espejo, el paciente no desarrolló en ningún momento DMF.
La terapia de espejo además de la prevención de DMF, sirvió para mantener un correcto engrama motor del antebrazo y de la mano amputada, así como el buen trofismo de los músculos implicados. En efecto, al realizar ejercicios de manipulación con la mano sana (Fig.13) y mirando su reflejo en el espejo, se producía la contracción simultánea de los músculos agonistas en el antebrazo afecto, por lo que resultó ser un ejercicio pre-protésico muy beneficioso.
Es interesante destacar que al trabajar con la mano sana, el paciente tenía que hacer pausas cada diez minutos para descansar su brazo amputado que se fatigaba y en el cual notaba mucha presión a nivel del muñón.



Figura 13. Trabajo de manipulación y de las diferentes pinzas con la mano sana, mirando siempre a la imagen del espejo
DISCUSIÓN
En el tratamiento del DMF con la terapia de espejo (casos 1 y 2), descartamos que los resultados sean consecuencia de la farmacología puesto que cuando se inició el estudio los pacientes ya recibías su dosis máxima de medicación y sufrías DMF. Durante el estudio no se aumentaron las dosis de las medicaciones, por lo cual consideramos que los resultados se deben a la terapia de espejo
A partir del tratamiento diario con terapia de espejo, los dos pacientes concernidos notaron un notable descenso del dolor e incluso su desaparición en poco más de un mes. Los trabajos de Beth et Al., 2012 [3], Chan et Al, 2007 [4] y González García P et al, 2013 [16] corroboran estos resultados al obtener una disminución importante o total del DMF en menos de dos meses.
Se utilizan otras técnicas en el tratamiento del DMF con el mismo objetivo de brindar una congruencia entre propiocepción, exterocepción y eferencias como la visualización mental del miembro amputado (Maclver et al., 2008 [10] y Chan et Al. 2007 [4]), el feedback auditivo en el estudio de Wilcher et al., 2011 [17] o incluso el porte de la prótesis que da una información visual de tener el miembro intacto [13;15]. Sin embargo el trabajo de Chan et Al. 2007 [4] demuestra que la terapia de espejo es más eficaz que estas técnicas.
Pensamos que esta disminución del dolor puede ser debida, tal y como piensan Ramachandran y Rogers [8] y Maclver et al., 2008 [10], a la disminución de la reorganización cortical al restablecerse la congruencia entre propiocepción e información visual. No puede ser debida al paso del tiempo, porque los pacientes con el transcurso de los días indicaron mantenimiento o aumento de la intensidad dolorosa.
En el caso 3, la terapia de espejo se utilizó como herramienta de rehabilitación física para mantener el esquema neuromotor del miembro afectado con el fin de utilizar una prótesis mioeléctrica. Sin este trabajo, a lo largo de los meses el paciente hubiera olvidado la función del muñon y cómo mover la muñeca o un determinado dedo lo cual es indispensable para utilizar la prótesis. En un artículo publicado en el 2013, la doctora Gónzalez García también subraya el interés de la terapia de espejo como trabajo de rehabilitación en la fase aguda para preservar la capacidad de mover el muñón y facilitar la protetización [16].
CONCLUSIÓN
En este estudio gracias a la terapia de espejo aumentamos el umbral de DMF de los pacientes a partir de un mes de tratamiento, consiguiendo disminuir tanto la intensidad como la duración del dolor.
Además de limitar la reorganización cortical que sigue la amputación, la terapia de espejo permite mantener a nivel periférico el buen esquema neuromotor de las estructuras nerviosas y musculares de la raíz del miembro amputado para facilitar el buen uso posterior de una prótesis.
Es una posibilidad terapéutica de fácil uso en hospital y de muy poco coste económico que además no presenta efectos secundarios. Por estas razones también es posible el autotratamiento por el paciente, como lo hacía el paciente del caso 1, que además de la sesión hospitalaria lo practicaba todas las tardes en su casa.
Los resultados obtenidos en este trabajo parecen sugerir la eficacia de la terapia de espejo en el tratamiento del paciente amputado, pero no se puede afirmar al no estudiar la significación de resultados con muestras más amplias.
Bibliografía
1. Molino González A.M., Amputación no traumática de miembros inferiores en pacientes de la comunidad de Madrid 1997-2005: Epidemiología y estimación de los costes hospitalarios. 2008. 223p. Memoria para el grado de doctor, Universidad Complutense de Madrid, 2008.
2. Manual de fisioterapia; traumatología, afecciones cardiovasculares y otros campos de actuación Módulo III. Ed. MAD, S.L., Sevilla 2004.
3. Darnall B.D. et al. Home-based self-delivered mirror therapy for phantom pain: a pilot study. J. Rehabil. Med. 2012; nº44, p.254–260
4. Chan BL., Witt R., Charrow A., Magee A., Howard R., Pasquina P., Heilman K., Tsao J. Mirror Therapy for Phantom Limb. The New England Journal of Medicine, 2007; 357:2206-7
5. Subedi B., Grossberg G.T. Review Article, Phantom Limb Pain: Mechanisms and Treatment Approaches. Ed. Hindawi Publishing Corporation, Pain Research and Treatment, Volume 2011, Article ID 864605, 8 páginas.
6. Sae Young Kim, Yun Young Kim, Mirror Therapy for Phantom Limb Pain. Korean J Pain, Octubre 2012; Vol. 25, No. 4, p.272-274
7. Serra Gabriel R.M., El paciente amputado, Labor de equipo. Ed. Springer, Barcelona; 2001
8. Ramachandran V.S., Hirstein W., The perception of phantom limbs. The D.O. Hebb Lecture. Brain, 1998, N° 121, p. 1603-1630.
9. Zhuo M. , Cortical Depression and Potentiation: Basic Mechanisms for Phantom Pain. Exp Neurobiol, Diciembre 2012 , n°21(4), p.129-135
10. Maclver K. et al,Phantom limb pain, cortical reorganization and the therapeutic effect of mental imagery, Brain 2008, nº 131, p.2181-2191
11. Gálvez Mateos R, Manual práctico de dolor neuropático, Ed. Elsevier, Barcelona, 2010.
12. Rizzolatti, Salenius, Kirveskaria, Avikainen, Forss, Hari, Activation of human primary motor cortex during action observation: A neuromagnetic study. The National Academy of Sciences, Diciembre 1998, Vol. 95, pp. 15061–15065,
13. Knotkova, Cruciani, Tronnier, Rasche, Current and future options for the management of phantom-limb pain. Journal of Pain Research, 2012, n5, p.39–49
14. Peña Arrebola A., Experiencias en dolor neuropático. Ed. Pfizer, Madrid, 2006.
15. Wilcher et al.: Combined mirror visual and auditory feedback therapy for upper limb phantom pain: a case report. Journal ofMedical Case Reports 2011 5:41.
16. González García P et al., Síndrome del miembro fantasma: aproximación terapéutica mediante el tratamiento espejo. Experiencia de un Servicio de Geriatría. Rev Esp Geriatr Gerontol. 2013. Disponible en: https://dx.doi.org/10.1016/j.regg.2012.11.001
17. Wilcher et al., Combined mirror visual and auditory feedback therapy for upper limb phantom pain: a case report. Journal ofMedical Case Reports 2011 5:41. Disponible en:
https://www.jmedicalcasereports.com/content/5/1/41
ANEXOS
Anexo I
• Sexo femenino
• Amputación del miembro superior
• Dolor previo a la cirugía (en el miembro amputado)
• Dolor residual en el muñón
• Tiempo pasado desde la amputación (a más tiempo que pasa
después de la amputación, más riesgo de sufrir DMF)
• Estrés [anexo II] , depresión y otras estimulaciones psíquicas
Tabla VII. Factores de riesgo para sufrir DMF [5]
|
Circunstancias |
Grado de estrés |
|
|
Edad |
De 0 a 15 anos |
+ |
|
Etiología |
Vascular |
++ |
|
Nivel de amputación |
Amputaciones menores |
+ |
Tabla VIII. Grado de estrés en la amputación según las circunstancias [7]
|
Farmacológico |
Invasivo - Quirúrgico |
Terapias no invasivas |
|
Opioides |
Revisión del muñón (neuromas) |
Estimulación nerviosa Transcutánea (TENS) |
|
Tramadol |
Bloqueo de nervio periférico |
Biofeedback (de temperatura ó feedback electromiográfico) |
|
Antidepresivos triciclitos |
Neurotomía |
Masaje |
|
Anticonvulsivos |
Rizotomía |
Ultrasonido |
|
Antiinflamatorios no esteroideos |
Cordotomía |
Fisioterapia |
|
Bloqueadores de canales de sodio |
Lobotomía |
Entrenamiento de la discriminación sensorial |
|
Antagonistas de receptores NMDA |
Simpatectomía |
Entrenamiento con prótesis |
|
Calcitonina |
Estimulación del SNC |
Manejo cognitivo del dolor emocional |
|
|
- estimulación de cuerdas espinales |
Terapia electroconvulsiva |
|
|
- Estimulación cerebral profunda / tálamo |
Terapia de Espejo |
|
|
-Estimulación de la corteza motora |
|
Tabla IX. Tratamientos actuales del DMF adaptado del [5;13], los tratamientos quirúrgicos se aplican en último recurso cuando fracasan los tratamientos no invasivos.
Anexo IV
Escala de Likert
Es una escala cuantitativa unidimensional, variación de la conocida Escala Visual Analógica (EVA), en la cual se le asigna al dolor un valor contenido entre 0 y 10; siendo 0 la ausencia de dolor y 10 el dolor máximo. Se utiliza tanto para medir la intensidad del dolor como el alivio obtenido [11].
Anexo V
Al paciente se le presenta una pregunta con cuatro propuestas.
¿Cómo se encuentra de ánimo?
1. Mal
2. Regular
3. Bien
4. Muy bien

